In Vitro Fertilisatie oftewel IVF betekent letterlijk: bevruchting in een glazen schaaltje. ICSI staat voor IntraCytoplasmatische SpermatozoönInjectie. Voor het gemak wordt in deze folder gesproken over IVF en ICSI.
Binnenkort gaat u beginnen met een IVF- of ICSI-behandeling. In deze brochure willen wij u vertrouwd maken met de gang van zaken in het IVF-centrum van het Amsterdam UMC, locatie VUmc.
In de folder wordt er informatie gegeven over de IVF- en ICSI-behandeling in het algemeen en specifiek over uw IVF- of ICSI- behandeling.
Naast deze folder ontvangt u uitleg over de behandeling op het spreekuur en kunt u informatie vinden op onze website.
Hoe ontstaat een natuurlijke zwangerschap?
In principe rijpt er in een normale menstruele cyclus bij de vrouw elke maand slechts één eiblaasje (follikel) in één van de twee eierstokken. De eierstokken liggen vrij in de buik. Dit eiblaasje bevat meestal één eicel dat tijdens de eisprong, ook wel ovulatie genoemd, vrijkomt in de buik van de vrouw en wordt opgevangen in één van de twee eileiders. Als er op het juiste moment onbeschermde geslachtsgemeenschap plaatsvindt, kan er in de eileiders een ontmoeting plaatsvinden tussen de zaadcellen en de eicel. Deze ontmoeting kan leiden tot een bevruchting.
Een bevruchte eicel heet een embryo. Het embryo wordt vervolgens door de eileiders getransporteerd naar de baarmoederholte. Als het embryo zich innestelt in het slijmvlies van de baarmoeder kan hieruit een zwangerschap ontstaan.
Een voorwaarde voor deze natuurlijke ontmoeting tussen zaad- en eicel, is dat de eileiders doorgankelijk zijn. Indien dit niet het geval is, kan er geen natuurlijke zwangerschap tot stand komen.
Om deze reden is in Vitro Fertilisatie (IVF) ontwikkeld.
Figuur 1. Baarmoeder met zaadcellen en eicel.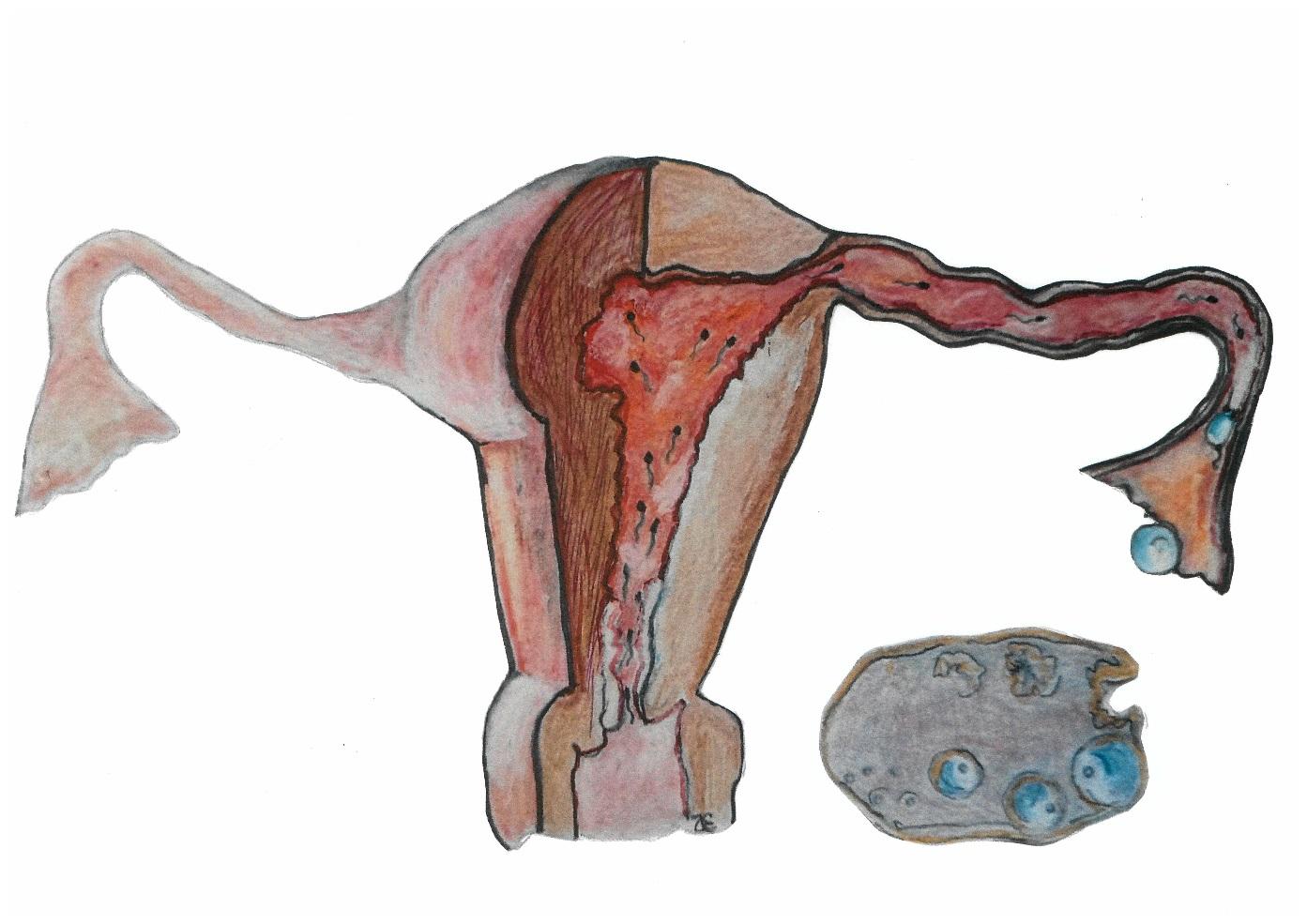
Eierstok met eiblaasjes
Gesprongen eicel
Eileider met zwemmende zaadcellen
Baarmoeder
Wat is in Vitro Fertilisatie (IVF)?
In Vitro Fertilisatie oftewel IVF betekent letterlijk: bevruchting in een glazen schaaltje.
Deze methode is oorspronkelijk ontwikkeld voor de situatie waarbij de eileiders niet doorgankelijk zijn en een zwangerschap op natuurlijke wijze is uitgesloten.
Het doel van IVF is om in één cyclus meerdere eiblaasjes en dus eicellen te laten rijpen en deze in het laboratorium te bevruchten. De rijping van de eicellen is mogelijk door toediening van medicijnen die hormonen bevatten, de zogenaamde gonadotrofinen. Deze hormonen dient u toe met een injectie.
In één eiblaasje groeit in principe één eicel. De eicelrijping is te volgen met echoscopie doordat het vocht in de eiblaasjes toeneemt en hierdoor het eiblaasje groter wordt naarmate de rijping van de eicel vordert. Met echoscopie worden de eiblaasjes opgemeten. De eicel zelf is zo klein, dat deze niet zichtbaar is op een echo.
Er wordt gebruik gemaakt van een inwendige echoscopie via de vagina. Met deze methode is de groei van de eiblaasjes nauwkeuriger te volgen dan met echoscopie via de buik.
Wanneer de eiblaasjes rijp zijn, zorgt een injectie met Humaan Choriongonadotrofine (Ovitrelle ®) voor de laatste fasen van de eicelrijping en volgt de punctie van de eiblaasjes om de eicellen te oogsten.
Hierna begint de zeer belangrijke laboratoriumfase van de behandeling. Eicel(len) en zaadcellen worden bij elkaar gebracht en de zaadcellen moeten zelf de bevruchting van de eicel tot stand brengen.

Figuur 2. Analist voegt zaadcellen toe aan de eicel in het petrischaaltje.

Figuur 3. Zaadcellen worden toegevoegd aan de eicel in het petrischaaltje.
Wat is IntraCytoplasmatische Spermatozoöninjectie (ICSI)?
Als de kans op bevruchting op bovengenoemde manier erg klein of afwezig is, bij voornamelijk zeer sterk verminderde aantallen zaadcellen, bestaat er een andere techniek om de kans op bevruchting te vergroten. Deze techniek heet IntraCytoplasmatische SpermatozoönInjectie oftewel ICSI. Hierbij wordt via een heel dunne, glazen naald één zaadcel in één eicel gebracht.
De stimulatiefase en punctie bij de ICSI-behandeling verloopt voor de vrouw hetzelfde als bij de IVF-behandeling.

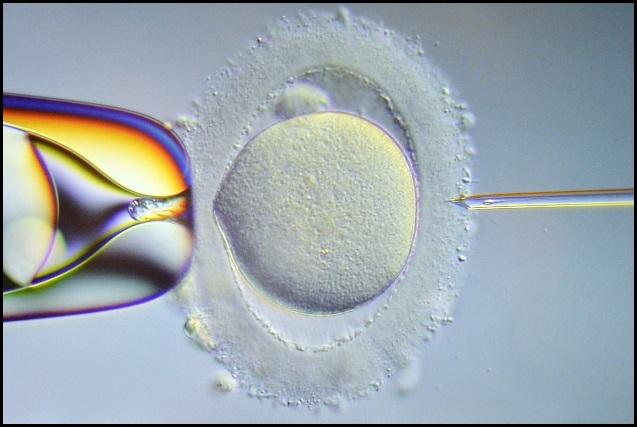

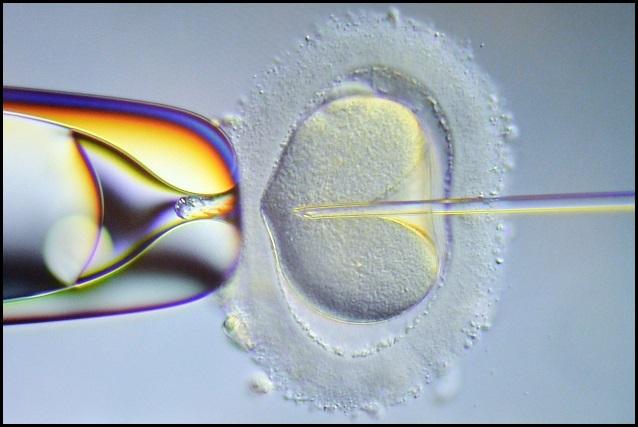
Figuur 4. Het inbrengen van de zaadcel in de eicel bij ICSI.
Wat zijn cryo embryo’s?
Tijdens de behandeling kunnen meerdere embryo’s ontstaan. Standaard wordt 3 dagen na de punctie het ‘verse’ embryo teruggeplaatst. De overige embryo’s worden ingevroren als zij zich tot een bepaald stadium goed hebben ontwikkeld. Helaas bereiken niet alle embryo’s dit stadium. Er wordt kritisch gekeken of een embryo aan de ‘invries eisen’ voldoet om de zwangerschapskans na ontdooien van het embryo zo optimaal mogelijk te houden.
Er wordt één embryo per keer teruggeplaatst.
Verdere details met betrekking tot de Cryo-behandeling kunt u nalezen in de folder Cryo-behandeling.
Wanneer komt u in aanmerking voor IVF / ICSI?
IVF of ICSI is voor paren meestal de allerlaatste mogelijkheid om zwanger te worden. Het vruchtbaarheidsonderzoek is al doorlopen en vaak zijn er al andere niet succesvolle vruchtbaarheidsbehandelingen geweest.
De belangrijkste vier redenen om tot een IVF- of ICSI-behandeling over te gaan zijn:
- Ernstige afwijkingen aan de eileiders waarbij de beschadiging zodanig is dat een operatie niet zinvol is.
- Verminderde kwaliteit van het zaad (weinig zaadcellen en/of slechte beweeglijkheid van de zaadcellen).
- Onverklaarde onvruchtbaarheid.
- Ernstige endometriose. Dit is een aandoening waarbij er baarmoederslijmvlies buiten de baarmoeder in de buik groeit en kan zorgen voor pijnklachten en verklevingen in de buik. De verklevingen verlagen de kans op een spontane zwangerschap.
Als de IVF- of ICSI-behandeling (inclusief het terugplaatsen van het verse embryo en de cryo-embryo’s) niet geresulteerd heeft in een zwangerschap, kan de hele procedure weer van voren af aan worden opgestart indien de arts dit medisch zinvol acht en uiteraard als patiënt en partner dit willen.
IVF- / ICSI-behandeling en drugsgebruik
Het gebruik van drugs (harddrugs en softdrugs) en een vruchtbaarheidsbehandeling gaan niet samen. Het IVF centrum van Amsterdam UMC, locatie VUmc heeft een zero tolerance beleid ten aanzien van drugs gebruik. Dit betekent geen start van een vruchtbaarheidsbehandeling bij drugs gebruik.
Het is in Nederland verboden om harddrugs te bezitten, te produceren en te verhandelen vanwege de grote gezondheidsrisico’s die aan het gebruik zitten. Ook softdrugs gebruik (bijvoorbeeld cannabis) is schadelijk voor (onder andere) uw fertiliteitsbehandeling en kan schadelijke effecten hebben op het (ongeboren) kind. Als voorbeeld geven we hieronder de effecten van cannabisgebruik omdat hierover veel bekend is in de literatuur. Wetenschappelijk onderzoek heeft aangetoond dat cannabis gebruik een negatief effect op de zaadkwaliteit heeft. Tevens kan cannabis het genetisch materiaal/DNA in de zaadcellen aantasten.
De kans op een succesvolle vruchtbaarheidsbehandeling wordt verlaagd doordat er minder eicellen rijpen en minder embryo’s ontstaan waardoor de kans op bevruchting en zwangerschap daalt. Ook neemt de kans op een miskraam toe.
Kinderen van gebruikers hebben een hoger risico op een vroeggeboorte, een lager geboortegewicht, opname op de couveuseafdeling en verslaving later in het leven.
Indien u een behandeling in ons IVF-centrum wilt ondergaan, dient u minimaal drie maanden ervoor te stoppen met het gebruik van drugs. We zullen de behandeling staken indien u drugs blijft gebruiken.
Uw IVF-of ICSI-behandeling
Een IVF- of ICSI-behandeling heeft zeven fasen:
Start van de IVF- of ICSI-behandeling
Stimulatie van de eierstok(ken)
Follikelaspiratie of ‘punctie’
Laboratoriumfase
Plaatsing van het embryo (embryotransfer)
Periode na de plaatsing
Zwangerschapstest
1 Start van de IVF- of ICSI-behandeling
Op de eerste dag van uw menstruatie (= cyclusdag 1) neemt u contact op met de receptie van het IVF-centrum. Dit kan op twee manieren.
- Via internet www.vumc.nl/ivf
Onder het kopje ‘aanmelden voor een behandeling’ vindt u het aanmeldingsformulier.
Een aanmelding die na 12.00 uur binnenkomt, wordt de volgende dag behandeld.
- Telefonisch 020 444 3269 tussen 10.30 en 12.00 uur
Er wordt gevraagd naar uw naam, VUmc-MDN (medisch dossier nummer), geboortedatum, soort behandeling en het telefoonnummer waarop u ’s middags tussen 14.00 en 16.30 uur bereikbaar bent.
De arts beoordeelt uw dossier en kijkt of u aan alle voorwaarden voldoet om te kunnen starten. Een medewerker van het secretariaat belt u hierover ’s middags terug.
Om iedereen die in ons centrum behandeld wordt optimaal te kunnen begeleiden, zijn wij aan een maximum aantal patiënten gebonden. Dit kan inhouden dat uw behandeling een maand of aantal dagen verschoven kan worden. Wij begrijpen dat een dergelijke mededeling voor u een teleurstelling is, maar hopen dat u er begrip voor kunt opbrengen.
Als u met de benadeling kunt beginnen, krijgt u een afspraak voor een inwendig echoscopisch onderzoek op de tweede of derde dag van uw menstruatie (cyclusdag 2 of 3). Hier wordt gekeken of er geen afwijkingen aan uw eierstokken of baarmoeder zijn die de start van de behandeling in de weg staan.
U ontvangt ook een bericht met instructies/informatie in uw ‘Mijn Dossier’.
Bij het IVF-intake gesprek met de arts heeft u een envelop ontvangen met een ‘bewaarovereenkomst’ voor het invriezen van embryo’s en een formulier ‘nader gebruik lichaamsmateriaal’. De bewaarovereenkomst levert u bij de start van de behandeling in, ondertekend door u en uw partner. Het formulier ‘nader gebruik lichaamsmateriaal’ levert u alleen in als u hiertegen bezwaar heeft.
2 Stimulatie van de eierstok(ken)
Stimulatie vindt vrijwel altijd plaats door toediening van de Gonal-F ® via een dagelijkse onderhuidse injectie die u zelf injecteert. Indien u geen ervaring met injecteren heeft, is er een prikinstructie door de verpleegkundige mogelijk. De dosering van de Gonal-F ® is afhankelijk van een aantal factoren waaronder het aantal beschikbare eiblaasjes, uw leeftijd en de reactie op eventuele eerdere hormoonbehandelingen.
Het (zelf) inspuiten of injecteren van de hormonen kan wat pijnlijk zijn, maar valt meestal wel mee. Moeheid, hoofdpijn en enige emotionele labiliteit komen het meest voor als bijwerking. Door de hormonen zelf kan er een opgeblazen gevoel in de (onder)buik ontstaan. Een aantal vrouwen heeft last van buikpijn of een zwaar gevoel in de onderbuik als gevolg van het opzetten van de eierstokken.
Figuur 5. Het injecteren van de Gonal-F (afbeelding van Merckgroup).
Uw persoonlijke startdosering hoort u bij de eerste echoscopie op cyclusdag 2 of 3. De duur van de stimulatie hangt af van hoe uw lichaam op de medicijnen reageert. Gemiddeld duurt de stimulatiefase zo’n acht tot veertien dagen.
De groeireactie van de eiblaasjes op de hormoonstimulatie wordt beoordeeld met twee onderzoeken, transvaginale echoschopie en hormoonbepalingen in het bloed.
Transvaginale echoscopie
Met behulp van een transvaginale echoprobe die in de vagina wordt gebracht, wordt de groei van de eiblaasjes en het baarmoederslijmvlies gevolgd.
De blaas moet leeg zijn voor een optimaal echobeeld.
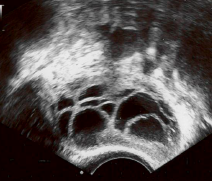
Figuur 6. Eierstok met meerdere groeiende eiblaasjes en baarmoederslijmvlies (tussen plusjes).
Hormoonbepalingen in het bloed
Aan het einde van de stimulatiefase zal, indien nodig, na de echo een buisje bloed worden afgenomen. In het bloed wordt de spiegel van het hormoon Oestradiol gemeten. Er wordt gekeken of deze hormoonwaarde overeenkomt met het aantal gemeten eiblaasjes.
Bovengenoemde onderzoeken vinden plaats in het IVF-centrum (gebouw zuid).
Wanneer er na de echo een duidelijk beeld is ontstaan over de groei van de eiblaasjes, krijgt u de hormoondoseringen voor de dag(en) erna te horen en een vervolgafspraak.
Als er aanvullende hormoonbepaling in het bloed is gedaan, belt de verpleegkundige u tussen 14.00 en 16.30 uur om door te geven of er een aanpassing in uw dosering is en wanneer u weer voor echo verwacht wordt. Deze informatie kan ook via een bericht in Mijn Dossier worden doorgegeven.
Als de hormoonwaarde en de grootte van de eiblaasjes uitwijzen dat u klaar bent voor de punctie, ontvangt u hierover de instructies. Deze instructies kunt u nalezen in ‘Mijn Dossier’.
Twee Soorten IVF- / ICSI-schema’s
Op dit moment is de standaardbehandeling, de behandeling met het lange stimulatieschema. Welk schema voor u van toepassing is, krijgt u te horen van uw arts.
Hieronder worden beide schema’s uitgelegd.
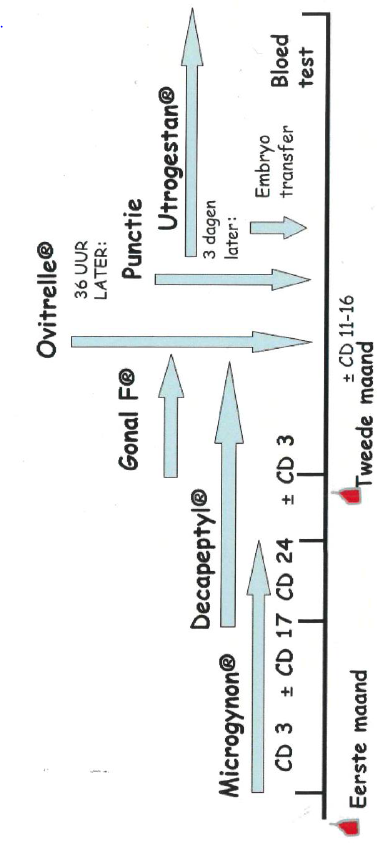
Het lange IVF- / ICSI-schema:
∆
zwangerschapstest
∆
∆
Uw IVF- / ICSI-behandeling volgens het lange schema strekt zich uit over twee maanden. U dient zich dit van tevoren goed te realiseren, in verband met planning van vakanties en werkzaamheden.
- Cyclusdag 1 (CD1): aanmelden
- Cyclusdag 2 of 3: eerste echo
- Cyclusdag 3 of 4: start pil (Microgynon 30®). De pil brengt de eierstokken tot rust. De pilstrip (21 tabletten) dient te worden afgemaakt. Bijna altijd zal er twee tot vier dagen na het beëindigen van de pilstrip een onttrekkingsbloeding optreden. Als er binnen een week geen bloeding optreedt, neemt u contact op met het IVF-centrum.
- Cyclusdag 17 of 18: start Decapeptyl® injecties. Eenmaal daags, één onderhuidse injectie. De Decapeptyl® injecties zijn enerzijds bedoeld om de eierstokken tot rust te brengen (versterking van het effect van de pil) en anderzijds om de natuurlijke eisprong te onderdrukken. Hierdoor wordt voorkomen dat de eiblaasjes al vanzelf zijn verdwenen voordat de punctie plaatsvindt.
Met de Decapeptyl® injecties gaat u door tot de eiblaasjes rijp zijn en de arts zegt dat u mag stoppen.
- Op de dag van de onttrekkingsbloeding na de pil neemt u opnieuw contact op met het IVF-centrum. U wordt ’s middags teruggebeld en krijgt een echo-afspraak. Als daar alles in orde is, start u nu daadwerkelijk met de stimulatie van de eierstok(ken) met Gonal-F ®. U gebruikt nu 2 injecties per dag, de Gonal-F ® en de Decapeptyl ®. Hiermee gaat u door totdat de eiblaasjes rijp zijn.
- Ook wanneer er geen echo-onderzoek na de onttrekkingsbloeding noodzakelijk is, neemt u wel contact op met het IVF-centrum op de eerste dag van de bloeding. U wordt ’s middags teruggebeld en krijgt instructies wanneer u start met de Gonal-F ® en met welke dosering. Tevens krijgt u dan een echo-afspraak na een aantal dagen stimuleren.
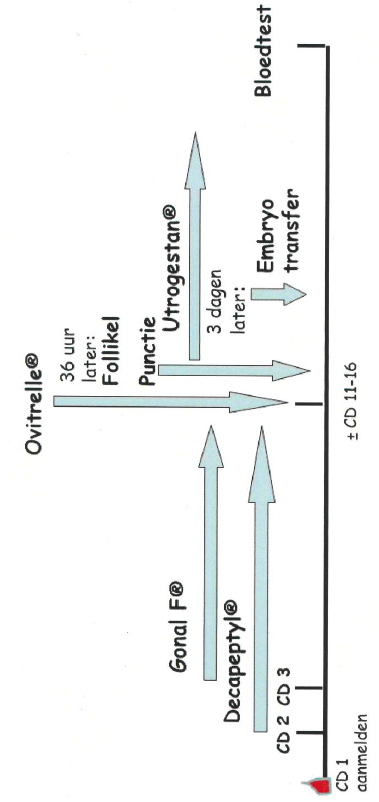
Het korte IVF- / ICSI-schema:
∆
zwangerschapstest
- Cyclusdag 1 (CD1): aanmelden
- Cyclusdag 2: eerste echo
- Cyclusdag 2: start Decapeptyl® injecties. Eenmaal daags één onderhuidse injectie. De Decapeptyl® injecties zijn enerzijds bedoeld om de eierstokken tot rust te brengen en anderzijds om de natuurlijke eisprong te onderdrukken. Hierdoor wordt voorkomen dat de eiblaasjes al vanzelf zijn verdwenen voordat de punctie plaatsvindt.
- Met de Decapeptyl® injecties gaat u door tot de eiblaasjes rijp zijn en de arts zegt dat u mag stoppen.
- Cyclusdag 3: start stimulatie van de eierstok(ken) met Gonal-F®. De dosering van de Gonal-F® heeft u bij de echo te horen gekregen. U gebruikt nu 2 injecties per dag, de Gonal-F® en de Decapeptyl®. Hiermee gaat u door totdat de eiblaasjes rijp zijn.
Het afsluiten van de stimulatiefase
Deze laatste stap is bij beide schema’s gelijk. Als bij echoschopisch onderzoek blijkt dat de eiblaasjes voldoende groot zijn en de hormoonspiegel van het Oestradiol in het bloed goed gestegen is, wordt de stimulatie afgerond door de toediening van de Ovitrelle ® injectie. Deze injectie zet de laatste rijpingsfasen van de eicel(len) in gang. Deze zeer belangrijke, onmisbare injectie sluit de stimlatiefase af en moet altijd ’s avonds op een afgesproken tijdstip worden toegediend. Ook deze injectie spuit de patiënt zelf.
Tussen de Ovitrelle ® injectie en de punctie zit 36 uur.
Als u gepland wordt voor de punctie van de eiblaasjes, krijgt u via ‘Mijn Dossier’ de volgende informatie:
- Tijdstip Ovitrelle ® injectie
- Datum en tijdstip inleveren zaadmonster partner/donor
- Datum en tijdstip van de punctie
NB. Sinds januari 2014 zijn bijna alle medicijnen die gebruikt worden bij een IVF of ICSI behandeling in de zogenaamde overheveling gekomen. Dit betekent dat de medicijnen in het budget van het ziekenhuis zijn opgenomen. Het gevolg voor u is dat u de medicijnen alleen op recept in de poliklinische apotheek van VUmc kunt verkrijgen.
3 De punctie
N.B. U heeft beiden een geldig legitimatiebewijs nodig op de dag van de punctie. Zonder geldige legitimatie kunnen wij niet tot behandeling overgaan.
Veel patiënten zien tegen de punctie op. Dit is goed te begrijpen, maar in de praktijk valt de punctie vaak mee. De punctie kan een vervelende ingreep zijn, vooral als de eierstokken er ongunstig voor liggen en hierdoor moeilijker te bereiken zijn. Het aanprikken zelf duurt echter slechts enkele minuten. De ingreep gebeurt poliklinisch op het IVF-centrum zonder narcose. Uiteraard krijgt u pijnstilling. U krijgt 30-45 minuten voor de punctie een half tablet Dormicum® om rustig te worden en Pethidine® per injectie als pijnstilling. Tevens krijgt u Atropine® om een te grote hartslagdaling en flauwvallen te voorkomen. Hierdoor wordt de ingreep door de meeste vrouwen als goed te verdragen ervaren.
U mag op de dag van de punctie ’s ochtends licht ontbijten en meldt zich een uur voor de afgesproken punctietijd op het IVF-centrum bij de rode balie naast de wachtkamer. Na controle van uw legitimatiebewijs ontvangt u een identificatie-polsbandje en neemt u plaats in de kleine wachtkamer bij het aquarium. Normaliter mag uw partner bij de punctie aanwezig zijn.
U wordt verzocht een lang T-shirt en een paar warme sokken mee te nemen en deze tijdens de punctie te dragen. Er zijn kluisjes aanwezig voor waardevolle spullen. Het is belangrijk dat uw blaas leeg is voordat er wordt begonnen met de punctie. Op deze manier zit de blaas niet in de weg bij het aanprikken van de eiblaasjes.
Het aanprikken van de eiblaasjes gebeurt met de echo via de vagina. Langs de vaginale echoprobe loopt een naaldgeleider. Op deze manier worden onder echoscopisch zicht nauwkeurig de eiblaasjes één voor één aangeprikt en leeggezogen. Tijdens de punctie helpt de verpleegkundige u met ademhalingstechnieken die u helpen te ontspannen. De duur van de punctie zelf varieert per persoon, maar is over het algemeen slechts enkele minuten. U kunt meekijken op de monitor en zien hoe de eiblaasjes worden aangeprikt en leeggezogen.
Ongeveer een uur na de punctie is bekend hoeveel eicellen er zijn gevonden en wat de zaadkwaliteit is. Beide gegevens hoort u van de arts voordat u naar huis gaat.
Na de punctie
Na de punctie, ervan uitgaande dat er eicellen zijn verkregen, krijgt u een formulier waarop de volgende punten vermeld staan:
- Schema Utrogestan® capsules.
Na de punctie brengt u 3 maal daags 200mg vaginaal in tot aan de zwangerschapstest op de 15e dag na de punctie. Dit medicijn wordt snel opgenomen door de wand van de vagina. Restanten van het omhulsel verliest u als witte dikke afscheiding. Het gebruik van tampons wordt in deze dagen afgeraden.
- Datum en tijdstip waarop u contact met het IVF-centrum opneemt. U hoort dan of en wanneer de plaatsing van het embryo zal plaatsvinden.
- Datum en tijdstip zwangerschapstest.
Van de pijnstillende medicatie kunt u ’s middags nog slaperig zijn. Daarom mag u na de punctie niet autorijden. Ook reizen met het openbaar vervoer wordt afgeraden. Op de dag van de punctie kunt u niet werken. Plan op deze dag ook geen andere afspraken. Of u de dag na de punctie weer aan het werk kunt, is afhankelijk van uw herstel.
U herstelt het snelst als u uw werkzaamheden rustig hervat. Rust en veel drinken bespoedigt het herstel aanzienlijk. Daarom is het belangrijk dat u de dagen na de punctie veel water drinkt, ongeveer 2 -2,5 liter per dag. Daarnaast kunt u ook andere (alcoholvrije) dranken drinken als thee of sap.
Na de punctie kunt u gedurende een paar dagen last hebben van licht vaginaal bloedverlies. Dit heeft geen gevolgen voor uw behandeling.
Klachten
Indien zich onverwacht lichamelijke klachten voordoen, neemt u contact op met het IVF-centrum via het telefoonnummer dat op de instructielijst staat die u na de punctie heeft meegekregen.
Zaadmonster
Uw partner of zaaddonor wordt gevraagd om op de ochtend van de punctie via masturbatie een zaadmonster in een van de zaadkamers te produceren. U krijgt hiervoor een afspraak. Als u verwacht dat het opwekken van een zaadmonster problemen zal opleveren, aarzel niet om ons hiervan op de hoogte te brengen zodat er naar een oplossing gezocht kan worden.
De aangeraden periode van onthouding voor het inleveren van het zaadmonster bedraagt 2-4 dagen.
Bij het inleveren van het zaadmonster moet u zich kunnen legitimeren, uw zorgpas tonen en het begeleidende formulier tekenen.
4 Laboratoriumfase
Nadat er bij de punctie eicellen verkregen zijn, worden deze ’s middags samengebracht met zorgvuldig voorbehandelde zaadcellen of vindt de ICSI procedure plaats.
Op de tweede dag na de punctie is bekend of de bevruchting en de verdere ontwikkeling van het of de embryo(’s) goed verlopen zijn.
U wordt die ochtend tussen 9.15 en 10.45 uur door de receptie van het IVF-centrum gebeld. Als de ontwikkeling goed is gegaan, krijgt u het tijdstip van de terugplaatsing. De plaatsing vindt bijna altijd op de derde dag na de punctie plaats. Gedetailleerde informatie over de ontwikkeling van het of de embryo(’s) krijgt u van de arts op de dag van de terugplaatsing.
Als er helaas geen bevruchting is, krijgt u een telefonische afspraak bij de arts

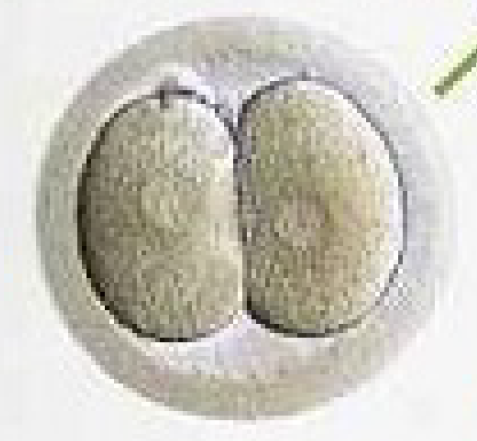

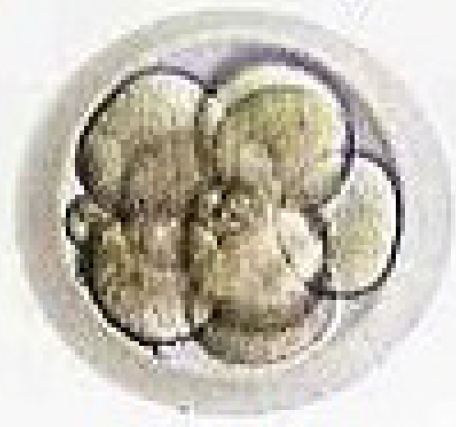
Figuur 7. Ontwikkeling van een embryo.
Dag 3.
8-cellig embryo.
Dag 2.
4-cellig embryo.
Dag 1.
2-cellig embryo.
Dag van de punctie.
Bevruchte eicel.
5 Plaatsing van het embryo (embryotransfer)
N.B. u dient zich beiden te kunnen identificeren voor de embryotransfer. Indien er geen identificatie aanwezig is, wordt er geen embryo teruggeplaatst.
De plaatsing is een kortdurende poliklinische ingreep waarvoor geen verdoving nodig is.
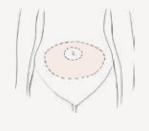
De embryotransfer vindt plaats onder echoscopisch zicht via de buik. Dit betekent dat de plaatsing met de echo via de buik gevolgd wordt om zo nauwkeurig mogelijk de juiste plaats in de baarmoeder te bepalen. Om het goed te kunnen zien, is een gevulde blaas noodzakelijk (zie 1e tekening).
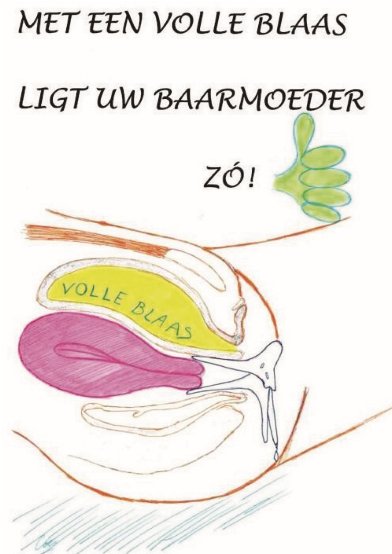
Figuur 8. Volle blaas voor embryotransfer.
U neemt plaats in de gynaecologische stoel. Vlak voor de embryotransfer krijgt u informatie over de kwaliteit van het te plaatsen embryo en u krijgt te horen of er een kans is dat de resterende embryo’s ingevroren kunnen worden. Het invriezen gebeurt op dag 4, 5 of 6 na de punctie en alleen als blijkt dat de embryo’s goed zijn doorontwikkeld.
Binnen 3 weken ontvangt u thuis een brief met het aantal ingevroren embryo’s.
Vervolgens brengt u de benen in de beenhouders. Door het inbrengen van een zogenaamde spreider of ‘speculum’ in de vagina zoekt de arts vervolgens uw baarmoedermond op. Er wordt een dun plastic buisje (de buitencatheter) via de baarmoederhals tot in de baarmoederholte gebracht. Als deze buitencatheter op zijn plek zit, krijgt de analist in het laboratorium een seintje van de arts. Het embryo wordt dan door de analist in een nog dunner plastic slangetje (de binnencatheter) geplaatst en naar de patient gebracht. De binnencatheter wordt in de buitencather geschoven en zo in de baarmoederholte gebracht. Het embryo wordt met een zeer kleine hoeveelheid vloeistof en lucht in de baarmoederholte gespoten. Deze kleine hoeveelheid lucht is waarneembaar voor u als luchtbellen op het echobeeld. Dit is de plek waartussen het embryo is teruggeplaatst. Na afloop worden beide catheters meegenomen naar het laboratorium en daar onder de microscoop beoordeeld door de analist of het embryo niet in een van beide catheters is achtergebleven. Als beide catheters leeg en in orde zijn, wordt dit gemeld door de analist aan de arts en aan u. De embryo transfer is gelukt en de spreider kan worden verwijderd.
U mag gelijk opstaan en u weer aankleden.
Blijkt het embryo toch nog in een van de catheters aanwezig te zijn, dan wordt de embryo transfer herhaald. Dit gebeurt gelukkig uiterst zelden.
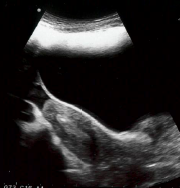
Figuur 9. Witte luchtbel is zichtbaar in de baarmoeder na plaatsing van het embryo.
Baarmoeder
Blaas
Als u weer aangekleed bent, ontvangt u mondeling en schriftelijk informatie wanneer u de zwangerschapstest kunt doen hoe lang u de Utrogestan ® moet doorgebruiken.
Als alles in orde is kunt u naar huis gaan.
Na de terugplaatsing kunt u uw normale leven hervatten. Afhankelijk van eventuele klachten na de punctie, kunt u weer geleidelijk sporten en gemeenschap hebben. Indien u nog last heeft van de punctie, is het verstandig om rustig aan te doen totdat de klachten (vrijwel) zijn verdwenen.
Roken en het drinken van alcohol hebben een negatief effect op het ontstaan van een zwangerschap en worden dan ook ten strengste afgeraden.
6 Periode na de plaatsing
U gaat na de terugplaatsing door met het vaginaal inbrengen van de Utrogestan ® capsules om het baarmoederslijmvlies op een innesteling voor te bereiden. 3 keer 200 mg per dag.
Een gevolg van Utrogestan® gebruik kan zijn dat de menstruatie uitblijft, terwijl er geen zwangerschap aanwezig is. Alleen een zwangerschapstest geeft hierover zekerheid.
De ervaring heeft geleerd dat de periode na de plaatsing van het embryo niet onderschat moet worden. Alhoewel de behandeling eigenlijk ten einde is, blijkt het gespannen afwachten of de behandeling gelukt is erg belastend te zijn.
7 Zwangerschapstest
De datum voor de zwangerschapstest staat vermeld op het formulier dat u krijgt op de dag van de punctie. Op de aangegeven dag dient u ’s morgens thuis zelf een zwangerschapstest uit te voeren. De testuitslag kunt u maandag t/m vrijdag tussen 11.00 en 12.00 uur naar het IVF centrum op telefoonnummer 020 444 3251. Kies in het menu optie 5: het verpleegkundig spreekuur. Houdt uw patiëntennummer bij de hand.
U wordt de volgende werkdag teruggebeld voor de vervolgafspraak en instructies.
Als u zwanger bent, vervolgen wij de zwangerschap gedurende het eerste trimester. Daarna wordt u verwezen naar de verloskundige of gynaecoloog.
Kans op een (meerling)zwangerschap bij IVF / ICSI
Bij een IVF- / ICSI-behandeling wordt in ons centrum standaard één embryo in de baarmoeder geplaatst. De kans dat een embryo zich innestelt bedraagt gemiddeld ongeveer 25%. Naarmate de leeftijd van de vrouw hoger is, neemt de kans op zwangerschap af. Vrouwen met afgesloten eileiders die jonger dan 36 jaar en bewezen vruchtbaar zijn, hebben statistisch gezien de beste kans om zwanger te worden.
Voor het plaatsen van één embryo is gekozen omdat de meerkans op zwangerschap bij het tegelijk terugplaatsen van twee embryo’s nihil is. Bovendien is er, wanneer er wel een zwangerschap ontstaat, een 20-25% hogere kans op een meerling. Een meerlingzwangerschap kan vele complicaties met zich meebrengen voor de moeder en de (ongeboren) kinderen. Een meerlingzwangerschap na een IVF- / ICSI-behandeling wordt gezien als een complicatie.
Het is echter mogelijk dat een enkel embryo zich nog spontaan deelt nadat deze is teruggeplaatst in de baarmoeder en zo toch leidt tot een (ééneiige) meerlingzwangerschap. Deze kans is echter zeer klein.
Diversen
Wachtlijst
Om te kunnen starten met de IVF- of ICSI-behandeling moet u door een van onze fertiliteitsartsen onderzocht en voorgelicht zijn over de behandeling. Indien u al patiënt bij ons bent, maakt u hiervoor een afspraak.
Bent u een nieuwe patiënt of langer dan één jaar niet geweest, dan heeft u en uw partner een verwijsbrief van uw huisarts of gynaecoloog nodig. U krijgt vervolgens een uitnodiging voor een gesprek met een arts op onze polikliniek. Mogelijk volgen er eerst nog aanvullende onderzoeken voor u definitief kunt starten met de behandeling. Helaas is niet te voorspellen hoe lang u op de eerste afspraak moet wachten. Wij streven ernaar u zo snel mogelijk te zien.
Behandelingen
Een IVF- of ICSI-behandeling wordt alleen opgestart indien de fertiliteitarts deze behandeling medisch zinvol acht en er een reële kans op zwangerschap is. Dit kan betekenen dat ondanks dat u voor meerdere IVF- of ICSI-behandelingen verzekerd bent, deze niet allemaal automatisch worden opgestart.
Leeftijdsgrens IVF / ICSI
Er is een wettelijke grens tot welke leeftijd een IVF of ICSI behandeling met eigen eicellen mag worden toegepast. Deze ligt momenteel op 45 jaar. In ons centrum starten wij een IVF of ICSI behandeling op tot 41 jaar (leeftijd van de vrouw). Boven deze leeftijdsgrens (tot 43 jaar) alleen bij zeer hoge uitzondering als er gunstige factoren aanwezig zijn.
De reden hiervoor is dat de kans op succes boven de leeftijd van veertig jaar laag is (tussen de 5 á 10% per poging). Dit wordt veroorzaakt door het feit dat de natuurlijke vruchtbaarheid op die leeftijd al sterk is afgenomen, iets wat met IVF of ICSI niet gecorrigeerd kan worden.
Voor mannen ligt er niet zo’n duidelijke leeftijdsgrens, maar er wordt uiteraard wel gekeken naar de kwaliteit van de zaadcellen.
Vruchtbaarheidsbehandelingen worden niet meer vergoed door de zorgverzekeraar na de 43e verjaardag van de vrouw. Per zorgverzekeraar kan het wisselen of dit ook geldt voor de terugplaatsingen van de cryo-embryo’s. Het is aan te bevelen om dit goed uit te zoeken bij uw eigen verzekeraar voor u de behandeling start.
Elders cryo-embryo’s
Als er in een andere kliniek nog cryo-embryo’s van u zijn opgeslagen, dienen deze eerst bij u teruggeplaatst te zijn alvorens u bij ons een nieuwe behandeling kunt opstarten.
Verzekering
IVF en ICSI zijn als behandeling ondergebracht in de basiszorgverzekering. Er worden drie IVF- of ICSI-behandelingen (per zwangerschap die langer geduurd heeft dan 12 weken) volledig vergoed. Eén vergoede behandeling omvat de stimulatie, de punctie en (indien aanwezig) de terugplaatsing van een vers embryo en de terugplaatsingen van de ingevroren embryo’s.
Dit geld ook voor de medicatie. De injecties vallen onder de “ziekenhuis verplaatste zorg” mede omdat het dure medicatie is. Dit betekent dat u deze medicatie alleen bij apotheek van locatie VUmc op kunt halen op maandag t/m vrijdag tussen 8.00 en 16.30uur.
Microgynon@, Utrogestan® en Progynova® kunt u wel bij uw eigen apotheek afhalen.
De recepten worden op maat gemaakt en digitaal verstuurd naar de apotheek. Het is mogelijk dat afhankelijk van het moment van uw afspraak, de medicatie opgehaald moet worden in de poliklinische apotheek, klaar wordt gelegd in de kluis (weekend) of thuis wordt bezorgd.
Als uw medicatie in de kluis ligt, ontvangt u hierover een e-mail van de apotheek met instructies en een inlogcode. Het is mogelijk dat deze mail in de spambox terecht komt. Als uw medicatie wordt thuisbezorgd, neemt de bezorgdienst contact met u op voor het afspreken van een geschikt levermoment.
Het is belangrijk om de recepten zo goed als mogelijk is op maat te maken om verspilling zo veel als mogelijk te voorkomen. Mocht u medicatie over hebben, bewaar deze dan, ook als u zwanger bent. Eenmaal uitgegeven medicatie kan niet meer worden teruggenomen of aan andere vrouwen worden verstrekt.
Wanneer de eerste drie behandelingen niet zijn gelukt en men besluit in overleg met de behandelend arts dat het zinvol is om door te gaan, dan zal het ziekenhuis de kosten aan de patiënte zelf in rekening brengen. De medicijnen zullen voor deze behandeling ook zelf betaald moeten worden.
Deze kosten zijn aan veranderingen in de tijd onderhevig, maar liggen momenteel rond de 4000 á 5000 euro per behandeling inclusief medicatie.
De rekening voor de jaarlijkse bewaarkosten van ingevroren embryo’s wordt verstuurd naar de zorgverzekering van patiënte.
Embryo’s die ‘over’ zijn
Bij een IVF- of ICSI-behandeling zijn er, zeker als het de eerste keer is, een aantal onzekere factoren. Het is van tevoren niet goed te voorspellen hoe iemand op de hormonale stimulatie van de eierstokken zal reageren en hoe goed het bevruchtend vermogen van de zaadcellen zal zijn.
Zo gebeurt het regelmatig dat er meer embryo’s in het laboratorium ontstaan dan er teruggeplaatst worden. Soms gebeurt het dat een paar geen aanspraak meer wenst te maken op resterende, ingevroren embryo’s, bijvoorbeeld omdat de kinderwens is vervuld. Over die embryo’s heeft men beschikkingsrecht, wat juridisch iets anders is dan eigendomsrecht. Paren kunnen bepalen dat de resterende embryo’s vernietigd worden of ter beschikking worden gesteld voor wetenschappelijk onderzoek. Embryo’s afstaan voor adoptie is sinds 20 juni 2002 wettelijk toegestaan (‘embryowet’).
Stress ten gevolge van een IVF- of ICSI-behandeling
Het beste is tijdens de behandeling zo gewoon mogelijk door te gaan met ‘leven’, zoveel mogelijk die dingen te doen die men normaal ook doet. Vooral de periode na de plaatsing van het embryo wordt als emotioneel belastend en moeilijk ervaren. Normale activiteiten, waaronder ook lichamelijke activiteiten, kunnen gewoon doorgaan. Dat geeft juist ontspanning. Alleen van roken is onomstotelijk aangetoond dat het een sterk negatief effect heeft op de kansen om met IVF of ICSI zwanger te raken. Een rustig, regelmatig en gezond leven geeft de beste kans op zwangerschap.
Invloed van spanning of stress op het resultaat van de behandeling
Hiernaar is nog geen gedegen wetenschappelijk onderzoek verricht. Aan een zekere gespannenheid ontkomt echter niemand. Dat is niet vreemd, IVF of ICSI is immers vaak de laatste mogelijkheid tot een zwangerschap. Mede hierdoor hebben de meeste paren nogal hoge verwachtingen van de behandeling. Bij ongeveer 40% van alle paren resulteert de behandeling helaas niet in de geboorte van een baby. Deze niet succesvolle groep kan in een enorm gat vallen. Na jaren van proberen, onderzoeken, behandelingen, spanning en hoop, blijft er voor hen uiteindelijk alleen een enorme teleurstelling over. Op dat moment is er goede opvang nodig van naasten en/of professionele hulpverlening.
Het is goed dat u en uw partner zich realiseren dat er een mogelijkheid is dat u niet zwanger wordt van de behandeling.
Als u hulp wilt/nodig heeft, vraag uw behandelend arts om advies. Deze kan u verwijzen of opties aandragen voor mentale/psychische ondersteuning.
Graag willen wij u er op wijzen dat het mogelijk is tijdens of na een behandeling een gesprek te hebben met een van onze verpleegkundigen. Dit gesprek is bedoeld om enige begeleiding te bieden bij het proces waar u in zit.
Het is geen spreekuur waar specifieke medische vragen gesteld kunnen worden. Ook zijn de verpleegkundigen geen psychologen, maar zij kunnen door hun jarenlange ervaring wel tot steun zijn.
Om een afspraak op dit spreekuur te maken kunt u bellen op maandag t/m vrijdag tussen 11.00 en 12.00 uur en tussen 15.00 en 16.00 uur bellen op telefoonnummer 020-4443251.
De gesprekken zijn in de middag vanaf 13.30 uur.
Wat kunt u zelf doen?
Er is behoefte aan controle in een traject waarbij zoveel gebeurt buiten uw controle om. Regelmatig krijgen wij de vraag wat u zelf kunt doen om de kansen op slagen zo groot mogelijk te maken.
Voeding
Ten aanzien van voeding adviseren wij de Richtlijnen Goede Voeding van de gezondheidsraad te volgen. Qua suppletie wordt geadviseerd minimaal 4 weken voor de mogelijkheid op zwangerschap te starten met foliumzuur, vitamine D en visolie. Dit kunt u apart innemen of in een multi-vitamine (voor zwangeren).
Algemene levensstijl
Op de site www.zwangerwijzer.nl en www.slimmerzwanger.nl kunnen u en uw partner middels vragenlijsten een persoonlijk advies krijgen wat jullie nog kunnen doen om de kansen op zwangerschap te optimaliseren. Het veranderen van levensstijl gaat vaak niet makkelijk. Als er een advies uitkomt om uw levensstijl te veranderen kan het helpen om via www.slimmerzwanger.nl een begeleidingstraject te starten. Hier staat een maandelijkse bijdrage tegenover die door Zilveren Kruis en Achmea wordt vergoed. Ook de huisarts beschikt over verscheidene begeleidingstrajecten.
Algemene tips kunt u vinden op www.strakszwangerworden.nl .
Roken, overmatig alcohol gebruik (meer dan 5 glazen per week, ook in één keer) en drugsgebruik wordt afgeraden. Het heeft namelijk gedurende de drie daaropvolgende maanden een negatieve invloed op de ei- en zaadcellen. Middels roken verlaag je als vrouw de kans op zwangerschap alsof je tien jaar ouder bent. Voor de man betekent het afname in bevruchtend vermogen.
Drugsgebruik kan, naast mogelijke breuken op de genen, de hormoonhuishouding ernstig verstoren.
In ons centrum geldt een zero-tolerance beleid wat betreft drugsgebruik. Dit betekent dat als wij als behandelaar het idee krijgen dat er drugsgebruik in het spel is, wij u kunnen vragen om een urinetest. Als deze positief blijkt, wordt de behandeling gestaakt.
Stoppen en besluiten toch weer verder te gaan
Veel paren hebben er moeite mee om met de IVF-behandeling een poosje te stoppen als het op een bepaald moment om wat voor reden dan ook te belastend wordt.
In ons IVF-centrum is het heel goed mogelijk om de behandeling een tijdje te onderbreken. Het is goed om dit met de behandelend arts te bespreken. De vergoeding wordt hierdoor niet in gevaar gebracht: men heeft en houdt recht op volledige vergoeding van de tweede en/of derde IVF-behandeling. Het is goed om te realiseren dat in ons IVF centrum een nieuwe IVF behandeling in principe opgestart wordt tot 41 jaar. Boven deze leeftijdsgrens alleen bij zeer gunstige factoren tot een maximum van 43 jaar.
Vragen
Indien u nog vragen heeft, kunt u contact opnemen met
Amsterdam UMC, locatie VUmc
Polikliniek Voortplantingsgeneeskunde en IVF-centrum, Gebouw Zuid
Amstelveenseweg 601 1081 JC Amsterdam
T (020) 444 3269 maandag t/m vrijdag tussen 10.30 en 12.00 uur
Bijlage: Medicatieoverzicht
Atropine®
Atropine gaat een te sterke daling van de hartslag tegen zodat u niet flauwvalt bij de punctie. U krijgt de atropine per injectie voorafgaand aan de punctie.
- Decapeptyl®
Decapeptyl® wordt gebruikt om de natuurlijke eisprong te onderdrukken.
Het is een onderhuidse injectie die u eenmaal daags op een zelf te kiezen vast tijdstip in de avond injecteert. Toediening start in overleg met de arts.
- Gonal-F®
Gonal-F® is een follikel stimulerend hormoon (FSH) en wordt gebruikt om de eierstokken te stimuleren waardoor de aanwezige eicellen kunnen rijpen.
Het is een onderhuidse injecties die u zelf injecteert, eenmaal daags op hetzelfde tijdstip als de Decapeptyl®. Toediening start in overleg met de arts. De dosis wordt individueel bepaald en kan bijgesteld worden naar aanleiding van de bevindingen bij het echoscopisch onderzoek en/of bloedonderzoek.
Foliumzuur
Foliumzuur verkleint de kans op aangeboren afwijkingen, met name Spina Bifida (open ruggetje). Het landelijk advies is om hiermee te starten wanneer u probeert zwanger te worden. Hier mag u dus al voor de IVF-behandeling mee beginnen.
U gaat hier mee door tot en met de tiende week van de eventuele zwangerschap.
Microgynon® 30
‘De pil’ wordt gebruikt in het lange protocol om de eierstokken tot rust te brengen. De toediening start op de derde of vierde cyclusdag.
Midazolam®
Midazolam of ook bekend onder Dormicum® is een benzodiazepine. De midazolam® krijgt u van de verpleegkundige voorafgaand aan de punctie. Het geeft een kalmerend effect.
Ovitrelle®
Deze eenmalige injectie zet de allerlaatste eirijpingsfasen in gang. U krijgt een tijdstip waarop u de Ovitrelle® moet toedienen. Het is belangrijk dat u dit tijdstip precies aanhoudt omdat het tijdstip van het injecteren van de Ovitrelle® en het tijdstip van de punctie met elkaar zijn verbonden.
Pethidine®
Pethidine is een opioid en wordt gebruikt als pijnstillende medicatie bij de punctie. De pethidine wordt per injectie toegediend door een verpleegkundige voorafgaand aan de punctie.
Utrogestan®
Deze capsules bevatten het hormoon Progesteron en zorgen ervoor dat uw baarmoederslijmvlies in een optimale conditie blijft na de punctie. Dit is belangrijk voor de innesteling van een embryo. U start aansluitend na de punctie met driemaal daags 200 mg. U brengt de capsules vaginaal in en gaat hier mee door tot en met de dag van de zwangerschapstest. Bij het doorgeven van de zwangerschapstest ontvangt u verdere instructies.
