Vaginakanker en inwendige bestraling met een moulage (brachytherapie)
Er is bij u kanker in de vagina (=schede) vastgesteld. De behandeling bestaat uit bestralingen. Een ander woord voor bestralingen is radiotherapie. Daarom bent u doorgestuurd naar de afdeling Radiotherapie van het AmsterdamUMC, locatie AMC. De bestraling kan bestaan uit een combinatie van uitwendige en inwendige bestraling of alleen inwendige bestraling. In deze folder krijgt u meer informatie over de inwendige bestraling (brachytherapie) bij kanker in de vagina.
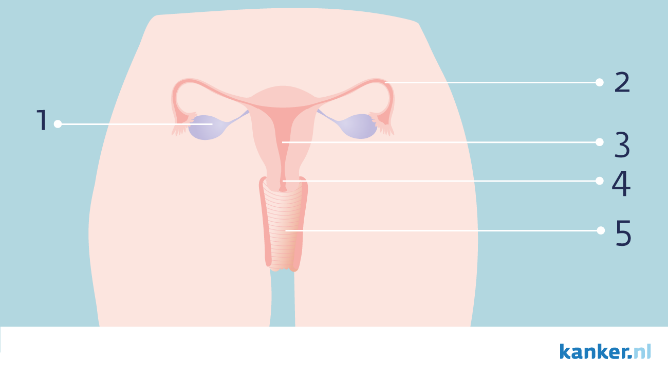
- Eierstok
- Eileider
- Baarmoeder
- Baarmoederhals
- Vagina
Inwendige bestraling met een moulage
Bij inwendige bestraling wordt de tumor van dichtbij bestraald. Dit gebeurt met behulp van een radioactieve bron. Voor de inwendige bestraling brengen we een moulage in de vagina. De moulage is een afdruk van uw vagina.
Voor de inwendige bestraling wordt u opgenomen in het Amsterdam UMC locatie AMC.
Waarom inwendige bestraling?
Inwendige bestraling heeft als voordeel dat het operatiegebied een hoge dosis straling krijgt. Het gezonde weefsel daaromheen krijgt weinig straling.
Wat is de voorbereiding op de inwendige bestraling?
De moulage wordt gemaakt in de 3e of 4e week van de uitwendige bestraling door de arts. Als u geen uitwendige bestralingen krijgt, dan wordt de moulage bij de eerste afspraak gemaakt.
U komt voor het maken van een moulage in een gynaecologische stoel (benen in beensteunen) te liggen. De arts brengt vloeibare pasta in de vagina aan. De pasta wordt na enkele minuten stevig en wordt uit de vagina gehaald.
In de moulage worden katheters gemaakt die noodzakelijk zijn voor de bestraling.
Voor de inwendige bestraling moet het laatste deel van uw darm leeg zijn. Daarom krijgt u een recept voor een middel (klysma) om de darm leeg te maken. Dit moet u de avond voor de behandeling thuis toedienen.
U wordt in de ochtend van de inwendige bestraling opgenomen op de afdeling F5-Shortstay/Stralingsunit van het AmsterdamUMC locatie AMC.
Op F5-Shortstay/Stralingsunit zijn speciale kamers. Hier vindt de inwendige bestraling plaats.

Kamer op F5-Shortstay/Stralingsunit
Om trombose (bloedstolsel) te voorkomen krijgt u een injectie in uw buikhuid.
Indien nodig krijgt u een middel dat de aandrang voor ontlasting remt.
Wat gebeurt er op de dag van de behandeling?
De moulage wordt ingebracht op een onderzoekskamer op de verpleegafdeling F5-Shortstay/Stralingsunit. U ligt op een tafel met de benen in beensteunen.
Eerst krijgt u een slangetje in uw blaas. Dit is de blaaskatheter. De urine loopt dan vanzelf in een opvangzakje. Daarna wordt er verdovingsgel en de moulage in de vagina gebracht.
Na het inbrengen van de moulage wordt er op de afdeling radiotherapie een CT-scan gemaakt. U gaat in bed naar deze afdeling en ook weer terug naar de verpleegafdeling.
Op de CT- scan is te zien hoe de moulage in uw vagina zit. De CT-scan gebruiken we om een bestralingsplan te maken.
Dit duurt enkele uren. In de tussentijd ligt u in bed op uw kamer op F5-Shortstay/Stralingsunit. U kunt dan niet uit bed.

Hoe gaat de inwendige bestraling?
Als het behandelplan klaar is, wordt de moulage aangesloten op het toestel met de radioactieve bron. U krijgt elk uur een bestraling. Dit zijn tussen de 24 en 48 bestralingen. Het exacte aantal krijgt u van uw behandelend arts te horen. Elke bestraling duurt 10 tot 20 minuten. De bestralingen gaan dag en nacht door. Van de bestraling zelf voelt u niets.
Tijdens de bestraling is de deur van uw kamer gesloten en mag er niemand anders in uw kamer aanwezig zijn. Tussen de bestralingen door mag u, in overleg met de verpleging, wel bezoek ontvangen. Alleen volwassenen mogen op bezoek komen; zwangere vrouwen en kinderen tot 12 jaar niet.
Tijdens de behandeling blijft u op uw rug in bed liggen. Dit is om te voorkomen dat de moulage verschuift. U mag wel een beetje met de benen bewegen. De verpleegkundige legt uit hoeveel u mag bewegen.
Wat gebeurt er na de inwendige bestraling?
Als alle bestralingen zijn gegeven worden de moulage en blaaskatheter verwijderd.
U moet zelf kunnen plassen, voordat u naar huis kunt gaan.
In overleg met de verpleging mag u dezelfde avond naar huis of de volgende ochtend.
Enkele dagen na de bestralingen zal een medewerker van Voorlichting Radiotherapie u bellen om te vragen hoe het met u gaat.
Enkele dagen na de bestralingen zal een medewerker van de Voorlichting Radiotherapie u bellen om te vragen hoe het met u gaat.
Welke bijwerkingen kunnen optreden?
Er kunnen bijwerkingen optreden van de behandeling, maar niet iedereen heeft evenveel last van bijwerkingen.
Bijwerkingen die direct na de behandeling kunnen optreden:
Geïrriteerde blaas
Door de bestralingen en de blaaskatheter kan het slijmvlies van de blaaswand en de plasbuis geïrriteerd raken. Dat merkt u doordat u vaker moet plassen en het plassen wat pijnlijk kan zijn. Meestal herstelt zich dit binnen enkele weken na het beëindigen van de bestralingen.
Blaasontsteking/koorts
Door de katheter heeft u een kleine kans om een blaasontsteking te krijgen. Dat merkt u doordat u vaker moet plassen en het plassen wat pijnlijk kan zijn. Als u twijfelt is het goed om via de huisarts uw urine te laten controleren op een blaasontsteking. De arts kan u medicijnen geven om dit te behandelen. Het is belangrijk om ongeveer 2 liter vocht per dag te nemen.
Geïrriteerde darmen
Door de bestralingen kan het slijmvlies van de darmen geïrriteerd raken. Daardoor kunt u (tijdelijk) diarree krijgen en/of kan de ontlasting slijm bevatten. Meestal herstelt zich dit binnen enkele weken na het beëindigen van de bestralingen.
De arts kan u medicijnen geven om de klachten te verminderen.
Meer afscheiding
Door de bestraling kan de afscheiding uit de vagina toenemen. Ook is het mogelijk dat u tijdelijk een beetje bloed verliest uit de vagina.
Bijwerkingen die later optreden:
De bestraling kan bijwerkingen geven waar u pas maanden tot jaren later last van krijgt.
Veranderde seksualiteit
Het herstel van de seksualiteit zal tijd en aandacht kosten. Klachten als droogheid van de vagina, minder zin in seks, minder energie en verwerking van de ziekte kunnen een rol spelen in het seksuele herstel.
Door de behandelingen kan er vernauwing en verkorting van de vagina ontstaan. Dit ontstaat door bindweefselvorming na de bestraling en kan ongunstige gevolgen hebben voor de seksualiteit. Om deze problemen te voorkomen is het standaard advies aan vrouwen om regelmatig vaginale pelottes te gebruiken.
Vaginale pelottes zijn plastic staafjes die met glijmiddel in de vagina worden gebracht. Door het gebruik hiervan wordt verkleving van de vagina en vorming van littekenweefsel tegengegaan en blijft de vagina toegankelijk en soepel
U krijgt uitleg van een medewerker van Voorlichting Radiotherapie en uw arts over het gebruik van de pelottes. U krijgt een set pelottes mee naar huis. Met het gebruik van de pelottes start u ongeveer 3-4 weken na het eind van de behandelingen.
Plasklachten
Vaker plassen, meer aandrang, of juist minder goed aanvoelen wanneer u moet plassen, kan een gevolg zijn van de behandeling. Soms kan dit leiden tot ongewild (weinig) urineverlies, vooral bij ‘druk verhogende momenten’, zoals hoesten, lachen of tillen. Soms is er urineverlies als u heel nodig moet plassen. Een enkele keer zit er bloed bij de urine. Dit kan duiden op bestralingsschade aan de blaaswand en gaat meestal over.
Veranderde ontlasting
Vaak merkt u dat u vaker ontlasting krijgt. Ook kan de ontlasting dunner blijven dan voorheen. Daarnaast kun u perioden met krampen in de buik en diarree hebben. Ook kan u meer last hebben van een opgeblazen gevoel en winderigheid.
Soms treedt er bloedverlies bij de ontlasting op. Dit kan duiden op bestralingsschade aan de wand van de endeldarm. Als dit optreedt moet u dit aangeven tijdens het volgende consult met uw behandelend arts.
Wat gebeurt er na de radiotherapie?
Controle afspraken
2 tot 3 weken na afloop van de inwendige bestraling heeft u een controle afspraak met de radiotherapeut. De volgende controle op de afdeling Radiotherapie is ongeveer 6 tot 8 weken na de laatste bestraling. Deze afspraak is bedoeld om te controleren of de bijwerkingen van de bestraling zijn verdwenen en om eventuele vragen van u te beantwoorden. Na afloop van de bestralingsbehandeling blijft u afwisselend onder controle bij uw gynaecoloog en uw arts op de afdeling Radiotherapie.
Heeft U nog vragen?
Heeft u nog vragen over de bestraling? Neem dan contact op met uw behandelend arts bij de afdeling Radiotherapie. Telefoonnummer: 020-5663433
U kunt ook de Voorlichting bellen van de afdeling Radiotherapie. Zij zijn, maandag tot en met donderdag, telefonisch bereikbaar op nummer: 020-7328939. Als er niet wordt opgenomen, kunt u een boodschap inspreken op de voicemail. Zij bellen u dan zo snel mogelijk terug. U kunt ook een email sturen naar: voorlichting-radiotherapie@amc.nl
Wilt u meer informatie?
Voor meer informatie kunt u kijken op de volgende websites:
- https://www.amc.nl/web/specialismen/radiotherapie/radiotherapie-1/radiotherapie-3.htm
- https://www.kanker.nl/kankersoorten/vaginakanker
- https://www.kanker.nl/hulp-en-ondersteuning/kankernl-infolijn
telefoon: 0800-0226622 - https://nfk.nl/organisaties/stichting-olijf Patiëntenorganisatie voor vrouwen met gynaecologisch kanker.
- https://ipso.nl/ Bij de IPSO inloophuizen kan iedereen die met kanker is geconfronteerd terecht voor een luisterend oor, lotgenotencontact en activiteiten.
Ruimte voor uw arts of uzelf om aantekeningen te maken.
…
Bereikbaarheid afdeling Radiotherapie
Telefonisch:
- AMC: 020 - 566 3433
- Maandag tot en met vrijdag van 8.30 tot 17.00 uur
- Locatie Almere: 036 - 868 9102
- Maandag tot en met vrijdag van 8.00 tot 16.30 uur
