De phallus kan met of zonder plasbuisverlenging worden gemaakt. De phalloplastiek met plasbuisverlenging geeft meer kans op complicaties dan de operatie zonder plasbuisverlenging. Daarnaast geeft de plasbuisverlenging geen garantie om staand te kunnen plassen.
Daarnaast is het belangrijk om uw lichaam goed te leren kennen en te ontdekken wat voor u echt belangrijk is. Denk aan uiterlijke kenmerken, staand kunnen plassen of het hebben van gevoel in het genitale gebied. Het kan ook helpen om uw overwegingen te bespreken met uw naasten. Daarnaast kunt u de keuzehulp raadplegen.
Vragen kunt u altijd met uw behandelend plastisch chirurg of de physician assistant Genderchirurgie.
Er bestaan veel verschillende soorten en maten penisprotheses, met verschillende functies. De meeste penisprotheses (ook bekend als packer) zijn bedoeld als broekvulling; dat zorgt ervoor dat er een bult in je onderbroek zit. Er zijn ook penisprotheses om staand te kunnen plassen, een soort plastuit (STP packer). Sommige soorten zijn te gebruiken als broekvulling, om staand te plassen én om te penetreren. Echter zijn deze vaak heel duur en niet altijd functioneel. U kunt dan beter twee verschillende aanschaffen.
Penisprothesen zijn verkrijgbaar op het internet onder bijvoorbeeld de naam (ftm) packer, penis padding, STP packer of erection rod. Er is veel aanbod. Tip: Kijk naar aanbieders die zelf trans zijn of affiniteit hebben met trans personen; hun producten zijn meestal specifiek voor trans personen. Let daarnaast goed op de kleur en de maat (cm of inch).
Locatie van de operatie
De phalloplastiek vindt plaats in Amsterdam UMC, locatie VUmc of in een van de klinieken die bij het Genderteam is aangesloten.
Alvast aanschaffen: ondergoed
Wij raden u aan om strakke, goed omsluitende onderbroeken te dragen in de periode na de operatie. Dit geeft steun aan het operatiegebied en zorgt er voor dat u de penis naar beneden kunt dragen.
Hormoongebruik
U kunt gewoon doorgaan met de hormonen. Uit actueel onderzoek blijkt dat het gebruik van testosteron (Androgel, Sustanon of Nebido) geen verhoogd risico op trombose geeft. Wel krijgt u ter voorkoming van trombose voor de operatie een injectie met bloedverdunners.
Voorwaarden voor de operatie
Voor een veilige operatie en het beste resultaat is het belangrijk om te voldoen aan een aantal voorwaarden. Wij opereren voor een phalloplastiek wanneer:
- u bent gestopt met roken;
- u een gezond gewicht (BMI-waarde > 18 en ≤ 30) heeft;
- u goed kan plassen (goede plasfunctie);
- uw donorhuid (arm, been of flank) niet te dik is;
- bij gebruik onderarm: uw onderarm goed doorbloed en onthaard is;
- u de informatiebijeenkomst genitale chirurgie heeft bijgewoond;
- u een consult seksuologie heeft gehad;
- voor plasbuisverlenging: uw vagina is verwijderd
Voorwaarde 1: Niet roken
Voor een veilige operatie en het beste resultaat opereren wij mensen die niet roken. U kunt op de wachtlijst worden geplaatst als u niet rookt. Bij twijfel wordt met behulp van een urinetest bepaald of u (nog) rookt. Als vlak voor de operatie blijkt dat u nog rookt, wordt de operatie geannuleerd. Roken vergroot de kans op wondinfecties, vertraagt de wondgenezing en geeft een verhoogde kans op het afsterven van (een deel van) de penishuid en/of de balzak. Bovendien leidt het tot ergere littekens en kan het zijn dat de penis minder goed functioneert.
Voorwaarde 2: Gezond gewicht
Voor een veilige operatie en het beste resultaat opereren wij mensen met een BMI-waarde groter dan 18 en kleiner of gelijk aan 30 zijn. BMI staat voor Body Mass Index: de verhouding tussen uw gewicht en uw lengte. Aan de BMI-waarde kan de arts zien of u een geschikt gewicht voor de operatie heeft.
Het is aangetoond dat mensen met overgewicht (BMI groter dan 30) tijdens en na een operatie een groter risico hebben op trombose, wondinfecties en vertraagde wondgenezing.
Zelf uw BMI berekenen? Dat kan op de website van het Voedingscentrum.
Voorwaarde 3: Goede plasfunctie
Het is belangrijk dat u goed kunt plassen om een metaïdoioplastiek te kunnen ondergaan. In een consult met een uroloog wordt uw plasfunctie beoordeeld. Daarnaast geeft de uroloog u uitleg over de mogelijke urologische (plas-)problemen die kunnen ontstaan tijdens of na de operatie. Als blijkt dat uw plasfunctie niet voldoende is, dan moet dit eerst worden verbeterd.
Voorwaarde 4: Donorhuid niet te dik
De donorhuid is uw eigen huid die wordt gebruikt voor het maken van de penis. Deze huid mag niet te dik zijn. Als u het betreffende stuk huid vastpakt en optilt, mag de plooi niet dikker zijn dan 2 cm. De plastisch chirurg beoordeelt dit tijdens het consult op de polikliniek. U kunt de onderhuidse vetlaag proberen te verminderen met duurtraining (in het geval van uw bovenbeen betekent dit fietsen of hardlopen).
Voorwaarde 5: Bij gebruik onderarm: goede doorbloeding en ontharen
Als de huid van de onderarm wordt gebruikt voor de phalloplastiek moet de doorbloeding goed zijn en moet de onderarm zijn onthaard. De plastisch chirurg beoordeelt de doorbloeding.
Wanneer de plasbuis wordt gemaakt van de huid uit de onderarm, dan moet dit deel onthaard worden. Dit is belangrijk om te voorkomen dat aan de binnenkant van de plasbuis haren gaan groeien. De plastisch chirurg bepaalt tijdens het consult op de polikliniek of dat voor u noodzakelijk is.
Uitleg over het ontharen vindt u onder het kopje ‘maken van de plasbuisverlenging’.
Voorwaarde 6: Informatiebijeenkomst genitale chirurgie
U bent verplicht een informatiebijeenkomst genitale chirurgie van het Genderteam bij te wonen. Die vinden meerdere malen per jaar (digitaal) plaats. Tijdens deze bijeenkomst leggen medewerkers van Plastische chirurgie en Gynaecologie u uit wat de mogelijkheden zijn, welke impact de operaties hebben en welke complicaties kunnen optreden. Zo kunt u een weloverwogen keuze maken.
Voorwaarde 7: Consult seksuologie
Ook een consult met een psycholoog gespecialiseerd in seksuologie is verplicht. Zo mogelijk is dat uw begeleidend psycholoog. U bespreekt in dit consult welke operatietechniek u wenst en of deze operatie haalbaar is gezien uw psychische en lichamelijke conditie.
Voorwaarde 8: Verwijderen vagina als voorbereiding op plasbuisverlenging
Als u een metaïdoioplastiek met plasbuisverlenging ondergaat, moet voorafgaand aan de operatie de vagina verwijderd zijn/worden. Dit verkleint de kans op problemen aan de plasbuis. Een metaïdoioplastiek met plasbuisverlenging geeft overigens geen garantie staand te kunnen plassen.
Voor het verwijderen van de vagina wordt u doorverwezen naar de gynaecoloog.
Zorgverzekering
Op het moment van dit schrijven wordt de phalloplastiek vergoed door de zorgverzekering. We vragen de vergoeding digitaal voor u aan (uiteraard op voorwaarde dat u voldoet aan de criteria voor deze operatie). Zodra de goedkeuring van de verzekering binnen is, wordt u ingepland voor de operatie.
De vergoeding voor verdere operaties zoals secundaire correcties of het plaatsen van een erectieprothese en/of testikelprotheses wisselt per jaar en per zorgverzekeraar. Informeer hierover zelf bij uw zorgverzekeraar.
Let op: zorgverzekeringen kunnen vragen om een verklaring dat u de sociale en hormonale fase goed heeft doorlopen. Het Genderteam schrijft deze verklaring uit.
De phalloplastiek kan met en zonder plasbuisverlenging worden gemaakt. Bij een phalloplastiek zonder plasbuisverlenging plast u vanachter de balzak. Bij een plasbuisverlenging eindigt de plasbuis in de top van de penis. Het is erg belangrijk om te beseffen dat een verlengde plasbuis altijd tot hoge complicatierisico's leidt. Daarnaast geeft de plasbuisverlenging geen garantie om staand te kunnen plassen.
De schacht van de phallus en de plasbuisverlenging kunnen worden gemaakt middels verschillende technieken. Welke technieken en hoe precies, wordt hieronder uitgelegd. Maar eerst leggen we uit hoe de operatie van start gaat en hoe de balzak wordt gemaakt. Dit is namelijk bij elke techniek ongeveer hetzelfde.
 Start van de operatie
Start van de operatie
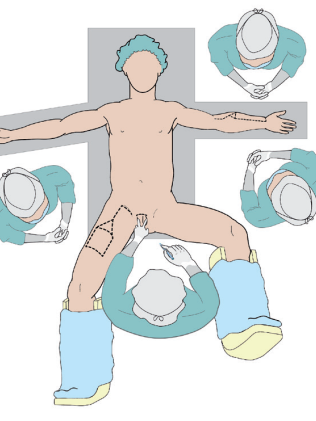
Bij elke techniek geldt dat de uroloog begint met het klaarmaken van uw bestaande genitaal, zodat daar de nieuwe phallus op aangesloten kan worden. Tegelijkertijd maakt de plastisch chirurg de donorhuid los van de onderarm, het bovenbeen, of de flank. Op onderstaande afbeelding ziet u, in het geval van de onderarm, hoe de start de van de operatie eruit ziet.
Vervolgens plaatst de uroloog een urinekatheter, dat is een afvoerslangetje dat via de plasbuis wordt ingebracht. Bij een plasbuisverlenging krijgt u daarnaast ook een blaaskatheter die via de buik wordt ingebracht.
De balzak wordt bij de operatie met plasbuisverlenging en zonder plasbuisverlenging op ongeveer dezelfde manier gemaakt. Voor de volledigheid beschrijven we allebei de technieken.
Balzak bij phalloplastiek zonder plasbuisverlenging
De clitoris en de binnenste en buitenste schaamlippen worden losgesneden (A). Vervolgens worden de buitenste schaamlippen en de huid van de schaamheuvel naar elkaar toegebracht (B) en aan elkaar gehecht (C). Nu is de balzak gemaakt en is het genitale deel klaar voor aansluiting van de phallus. De plasbuis komt onder de balzak uit.
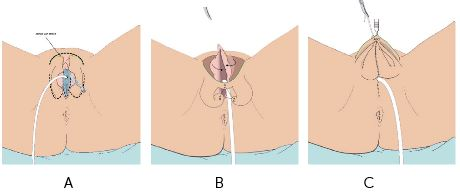 Het creëren van balzak bij phalloplastiek zonder plasbuisverlenging
Het creëren van balzak bij phalloplastiek zonder plasbuisverlenging
Balzak bij phalloplastiek met plasbuisverlenging
De clitoris en de binnenste en buitenste schaamlippen worden losgesneden (A). Met behulp van de binnenste schaamlippen wordt de plasbuis een klein stukje verlengd (gele markering B). Vervolgens worden de buitenste schaamlippen en de huid van de schaamheuvel naar elkaar toegebracht (C) en aan elkaar gehecht. Nu is de balzak gemaakt en is het genitale deel klaar voor aansluiting van de phallus (D en E).
 Het creëren van balzak bij phalloplastiek met plasbuisverlenging
Het creëren van balzak bij phalloplastiek met plasbuisverlenging
De schacht van de phallus kan op drie verschillende manieren worden gemaakt. Hieronder worden de drie manieren benoemd en daarna uitgebreid beschreven.
- Met donorhuid vanuit de onderarm: free radial forearm flap (FRFF)
- Met donorhuid vanuit het bovenbeen: anterolateral thigh (ALT)
- Met donorhuid vanuit de flank: superficial circumflex iliac artery perforator flap (SCIP)
1. Phalloplastiek met donorhuid vanuit de onderarm (FRFF)
Bij deze techniek wordt de huid uit de onderarm gebruikt om de schacht van de phallus te maken.
Terwijl de uroloog de balzak maakt, is de plastisch chirurg bezig met de onderarm. Op de onderarm is een huidoppervlak van ongeveer 13 bij 13 cm afgetekend (zie afbeelding hieronder) wat de donorhuid gaat worden voor de phallus.
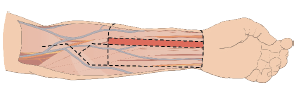 Afgetekend huidoppervlak arm
Afgetekend huidoppervlak arm
 De huid wordt van onderarm losgemaakt
De huid wordt van onderarm losgemaakt
Met behulp van een microscoop worden de bloedvaten van de donorhuid aangesloten op de bloedvaten in de lies. De zenuw wordt aangesloten op een van de twee zenuwen van de clitoris. Zo kan er gevoel in de penis komen.
 Phallus wordt aangesloten op bloedvaten en zenuwen in genitaal gebied
Phallus wordt aangesloten op bloedvaten en zenuwen in genitaal gebied
De penis wordt daarna in de juiste positie gezet en vastgehecht.
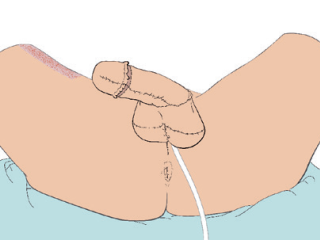 Phalloplastiek zonder plasbuisverlenging
Phalloplastiek zonder plasbuisverlenging
De achtergebleven wond op de onderarm
De bloedvaten, slagader en zenuwen worden ter hoogte van de elleboog afgebonden en losgesneden. De wond op de arm wordt bedekt met een stuk huid uit het bovenbeen. In de arm zal het gevoel veranderen en er zal een groot litteken achterblijven. Het litteken op het bovenbeen is klein en oppervlakkig.
2. Phalloplastiek met donorhuid vanuit het bovenbeen (ALT)
Bij deze techniek wordt de huid uit het bovenbeen gebruikt om de schacht van de phallus te maken.
Terwijl de uroloog de balzak maakt, is de plastisch chirurg bezig met het bovenbeen. Op het bovenbeen is een huidoppervlak van ongeveer 13 bij 13 cm afgetekend (zie afbeelding hieronder) wat de donorhuid gaat worden voor de phallus.
 Afgetekend huidoppervlak
Afgetekend huidoppervlak
Hier bevinden zich een belangrijk bloedvat, een slagader en twee zenuwen. Zo blijft de donorhuid doorbloed en gevoelig. De huid met zenuwen en bloedvaten wordt van het been losgemaakt. De huid wordt opgerold en vastgehecht tot een phallus. De phallus wordt dan onderhuids, en onder de beenspieren door, naar het genitale gebied verplaatst. De aan- en afvoerende bloedvaten blijven intact.
 Huid wordt opgerold en onderhuids verplaatst
Huid wordt opgerold en onderhuids verplaatst
Dan wordt de zenuw van de donorhuid aangesloten op één van de twee zenuwen van de clitoris. Zo kan er gevoel in de penis komen.
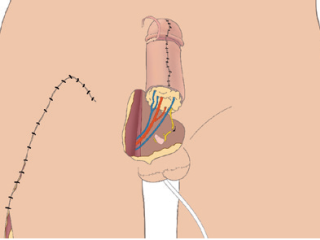 Phallus wordt aangesloten op zenuw in genitaal gebied
Phallus wordt aangesloten op zenuw in genitaal gebied
De huid wordt daarna gevormd tot een penis en vastgehecht.
 Phalloplastiek zonder plasbuisverlenging
Phalloplastiek zonder plasbuisverlenging
De achtergebleven wond op het onderbeen
De wond op het been wordt gesloten, eventueel met behulp van een ander stuk huid (een dermatoom) van het bovenbeen. Dit stuk huid wordt verkregen met een soort huidschaaf. Op het been zal een groot litteken achterblijven, mogelijk met een deuk.
3. Phalloplastiek met donorhuid vanuit de flank (SCIP)
Bij deze techniek wordt de huid uit de flank gebruikt om de schacht van de phallus te maken.
Terwijl de uroloog de balzak maakt, is de plastisch chirurg bezig met de flank. Op de flank is een huidoppervlak van ongeveer 13 bij 13 cm afgetekend wat de donorhuid gaat worden voor de phallus. Hier bevinden zich een belangrijk bloedvat, een slagader en twee zenuwen. Zo blijft de donorhuid doorbloed en gevoelig. De huid met zenuwen en bloedvaten wordt van de flank losgemaakt, waarbij de zenuwen worden gespaard.
De huid wordt opgerold en vastgehecht tot een phallus. Het geheel wordt naar het genitale gebied gebracht, opgerold en vastgehecht tot phallus. Hierbij blijven de aan- en afvoerende bloedvaten intact. Dan wordt de zenuw van de donorhuid aangesloten op één van de twee zenuwen van de clitoris. Zo kan er gevoel in de penis komen. De huid wordt daarna gevormd tot een penis en vastgehecht.
De achtergebleven wond op de flank
De plek waar de donorhuid is weggenomen, kan meestal goed worden gesloten zonder dat er een huidtransplantaat nodig is. Het litteken is vaak minder opvallend.
De plasbuis kan worden gemaakt met huid van de onderarm, flank of binnenste schaamlippen. Wanneer u kiest voor de plasbuisverlenging met behulp van de binnenste schaamlippen kan de plasbuisverlenging korter uitvallen. Hieronder beschreven we de techniek van de onderarm.
Plasbuisverlenging met huid van de onderarm
De huid uit de onderarm kan worden gebruikt voor het maken van de schacht en voor de plasbuisverlenging. Als de onderarm alleen wordt gebruikt voor de plasbuisverlenging en niet voor de schacht, dan wordt de operatie uitgevoerd door twee plastisch chirurgen en één uroloog.
De uroloog begint met het klaarmaken van uw bestaande genitaal, zodat daar de nieuwe phallus op aangesloten kan worden. Tegelijkertijd maakt de plastisch chirurg de donorhuid los van de onderarm, het bovenbeen, of de flank. Op onderstaande afbeelding ziet u de situatie waarbij de plasbuis wordt gemaakt met huid uit de onderarm en de schacht met huid uit het bovenbeen.
 Plasbuisverlenging uit arm, schacht uit been
Plasbuisverlenging uit arm, schacht uit been
Dan worden de katheters geplaatst en de balzak gemaakt.
De plastisch chirurg maakt op de onderarm een huidlap los van ongeveer 3 bij 17 cm. De huidlap wordt om de urinekatheter gevormd, zodat er een plasbuis ontstaat. De huid van de arm wordt daarna gesloten.
De nieuwe plasbuis wordt aangesloten op de bestaande plasbuis en de huidlap van het been wordt om de nieuw gevormde plasbuis gehecht.
 Phalloplastiek met plasbuisverlenging
Phalloplastiek met plasbuisverlenging
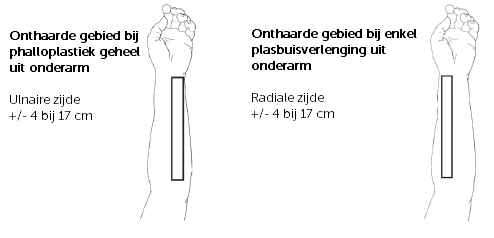
Ontharen van de onderarm
De onderarm moet zijn onthaard wanneer het wordt gebruikt voor de plasbuis. Dit is belangrijk om te voorkomen dat aan de binnenkant van de plasbuis haren gaan groeien. De plastisch chirurg bepaalt tijdens het consult op de polikliniek of dat voor u noodzakelijk is.
Ten minste 6 maanden voor de operatie moet u beginnen met het laten ontharen, want er zijn meerdere behandelingen voor nodig. Definitieve ontharing gebeurt met behulp van een laser, lichtflits-therapie of elektrische epilatie, uitgevoerd door een huidtherapeut of schoonheidsspecialist.
Welk gebied onthaard moet worden, hangt af van de gekozen operatietechniek:
- Phalloplastiek geheel uit onderarm (schacht en plasbuis): er moet een gebied van ongeveer 4 tot 17 cm aan de pinkzijde (ulnaire zijde) worden onthaard.
- Alleen plasbuis uit onderarm: er moet een gebied van ongeveer 4 tot 17 cm aan de duimzijde (radiale zijde) worden onthaard).
 Onthaarde gebied bij gebruik onderarm
Onthaarde gebied bij gebruik onderarm
Tijdens of na de behandeling kunnen er onbedoelde medische problemen (‘complicaties’) ontstaan, ook al is de operatie op de juiste manier uitgevoerd.De kans op complicaties hangt samen met de gebruikte techniek. Bij de technieken waarbij een plasbuis wordt aangelegd, is de kans op complicaties groter. Een phalloplastiek met plasbuisverlenging geeft 50% kans op complicaties; zonder plasbuisverlenging is dit 5%.
(Na)bloeding
Dit treedt meestal op direct na de operatie. Afhankelijk van de ernst is soms een tweede operatie noodzakelijk om de bloeding te stelpen.
Open gaan wonden
Wonden kunnen open gaan, bijvoorbeeld omdat hechtingen vroegtijdig loslaten. U moet de wond goed verzorgen, opnieuw hechten is niet mogelijk.
Gestoorde wondgenezing
Vooral rond de hechtingen kunnen wonden ontstaan. Dat gebeurt vaak bij rokers, maar soms ook bij niet-rokers. Dit geneest over het algemeen vanzelf, maar het kan lang duren. Spoel de wonden regelmatig schoon met lauw kraanwater en dep het wondgebied droog.
Afstervend weefsel (necrose)
Als huid niet goed doorbloed wordt, sterft het af. Rokers hebben hier een verhoogde kans op. Soms is het tijdens een operatie al te zien en wordt de doorbloeding gelijk verbeterd. Soms treedt het na de operatie op. Meestal herstelt het vanzelf, soms is er een hersteloperatie nodig.
Infectie
Hoewel er schoon (steriel) wordt gewerkt, is er altijd een kans dat er bacteriën in de operatiewond komen. Ook thuis kan dit gebeuren. Daarom is het belangrijk dat u de wonden goed verzorgt. Als de huid rond de wond warm en rood wordt, als er viezigheid uit de wond komt of als u koorts krijgt, kan dat duiden op een wondinfectie en moet u contact opnemen met de plastisch chirurg.
Plasproblemen (vernauwde plasbuis)
De plasbuis kan gaan vernauwen (stenose) waardoor plassen moeilijk kan gaan. Stenosen worden behandeld door ze gedurende een aantal weken of maanden regelmatig op te rekken: dat gebeurt op de polikliniek of door uzelf. Soms is een operatie nodig. Zonder plasbuisverlenging is de kans op een vernauwing 5%, met plasbuisverlenging meer 50%.
Plasproblemen (fistel)
De verlengde plasbuis kan een opening naar buiten zoeken, daardoor kan urine uit deze opening gaan lekken. Dat heet een fistel. Soms herstelt dit vanzelf. U kunt er aan geopereerd worden. Zonder plasbuisverlenging is de kans op een fistel 5%, met plasbuisverlenging meer 50%.
Plasproblemen (nalekken)
Ook bij een geslaagde plasbuisverlenging komt nalekken vaak voor. Op de polikliniek kunt u uitleg krijgen hoe u de urine uit de plasbuis kunt masseren.
Verlies van gevoel/orgasme
Het is niet met zekerheid te zeggen of het gevoel in de gehele phallus terugkomt. Zowel de zenuw uit de huid als de zenuw uit de voormalige clitoris moeten na de operatie opnieuw uitgroeien. Dit proces duurt maanden en is moeilijk voorspelbaar. Belangrijkste factoren hierin zijn uw leeftijd en uw rookgedrag. Ook kan het moeilijker of zelfs onmogelijk worden om een orgasme te ervaren; deze complicatie komt echter weinig voor.
NB. Een ontsteking of nabloeding kan ook plaatsvinden op de plek waar de donorhuid is weggehaald (op de onderarm, het bovenbeen of de flank).
U wordt opgenomen op de verpleegafdeling plastische chirurgie van Amsterdam UMC, locatie VUmc.
Amsterdam UMC, locatie VUmc
Algemene informatie over de opname, de voorbereiding op de opname, het verblijf in het ziekenhuis en de faciliteiten op locatie VUmc vindt u op onze website in de brochure Welkom bij Amsterdam UMC, locatie VUmc. Deze brochure is ook te verkrijgen op de afdeling en bij het Servicecentrum patiënt & zorgverlener (in de hal van de polikliniek).
Dag van opname
Eén dag voor de operatie wordt u opgenomen in het ziekenhuis. Het Genderteam laat u weten waar en wanneer u zich moet melden. Een verpleegkundige ontvangt u op de verpleegafdeling, informeert u over de opname en neemt een aantal vragen met u door. Ook wordt er bloed geprikt.
Als uw bovenbeen of uw flank gebruikt wordt voor de phalloplastiek, wordt een echografie gemaakt van dit gebied. Dat is om de bloedvoorziening in kaart te brengen en aan te tekenen op de huid. Ook wordt de gevoeligheid van dit gebied getest.
In de loop van de dag komt de plastisch chirurg bij u langs. Deze tekent op uw huid het gebied af waarvan de phallus wordt gemaakt. Als u nog vragen heeft, kunt u die stellen. U krijgt ook een injectie met bloedverdunners ter voorkoming van trombose (bloedpropje). Deze krijgt u gedurende de opname iedere dag.
's Avonds krijgt u een klein klysma (darmspoeling) om de darm te legen. Na middernacht (24.00 uur) uur mag u niet meer eten of drinken.
Dag van de operatie
Op de dag van de operatie moet u nuchter blijven; tot 6 uur voor de operatie mag u nog wel kleine slokjes water drinken. ’s Ochtends kunt u douchen.
De verpleegkundige informeert u wanneer u naar de operatiekamers mag gaan. U krijgt een operatiejas aan, hieronder mag u geen ondergoed of sokken aanhouden. Sieraden, piercings en gebitsprothesen/gebitsplaatjes moet u uitdoen. Het genitale gebied wordt op de operatiekamer onthaard.
Dag 1 na de operatie
U heeft enkele dagen bedrust, waarbij u zoveel mogelijk op de rug moet blijven liggen. Dat is nodig om de wonden goed te laten genezen en de zwelling zo snel mogelijk te laten afnemen. U mag gedurende deze dagen wel rechtop zitten, maar niet op uw zij liggen of slapen.
De plastisch chirurg komt dagelijks bij u kijken, onder meer om de doorbloeding van de phallus te controleren via een echo. Ook gaat de chirurg na of de phallus goed van kleur is en warm aanvoelt.
Uw wonden worden dagelijks schoongemaakt. Alle lichamelijke verzorging gebeurt op bed. Medicatie bestaat uit pijnstilling, een medicijn om de ontlasting op gang te helpen (movicolon) en een medicijn om blaaskrampen tegen te gaan (oxybutynine). U volgt een normaal dieet. Op dag één wordt bloed geprikt om te controleren of u niet te veel bloed heeft verloren tijdens de operatie.
Dag 2 na de operatie
Als er wonddrain(s) bij u zijn geplaatst, dan wordt nu gekeken of ze kunnen worden verwijderd. Dit kan als de wonddrain nauwelijks meer bloed en vocht afvoert.
Dag 3 en 4 na de operatie
Nu mag u, na toestemming van de arts, langzaam meer bewegen. Waarschijnlijk mag u vanaf nu ook uit bed en op een (po-)stoel zitten. In de dagen daarna wordt het bewegen verder uitgebreid.
Dag 5 na de operatie
Op dag 5 na de operatie wordt de phallus uit het verband gehaald. U krijgt van de verpleegkundige een netbroekje aan om de phallus wat stabiliteit te geven. Probeer de phallus zoveel mogelijk recht naar beneden te dragen. U mag vanaf nu weer volledig bewegen.
Als u een wond op de onderarm heeft, dan wordt deze ook uitgepakt. De wond op het been blijft zo lang mogelijk ingepakt. Mocht deze gaan lekken, dan wordt de wond uitgepakt en opnieuw verbonden.
Vanaf dag 6 tot ontslag
U mag volledig bewegen. Als u voldoende zelfstandig bent, uw wonden kunt verzorgen en de stoelgang weer op gang is, mag u in principe naar huis. Uw arts geeft aan wanneer het zover is.
Bij ontslag
Als u een phalloplastiek zonder plasbuisverlenging heeft, gaat u waarschijnlijk zonder katheter naar huis.
Als u een phalloplastiek met plasbuisverlenging heeft, gaat u met beide katheters naar huis. Die blijven minimaal twee weken zitten. Dat is nodig om de genezing van de verlengde plasbuis te bevorderen en de plasbuis open te houden.
Bij uw ontslag krijgt u recepten mee voor medicijnen: pijnstillers, een medicijn tegen blaaskrampen en zo nodig voor andere medicijnen. Ook krijgt u materiaal mee voor het verzorgen van de katheter(s) en wond(en). U kunt de medicijnen bij uw eigen apotheek ophalen. Thuis moet u het wondgebied goed schoonhouden. U krijgt hierover uitleg van de verpleegkundige.
Ook krijgt u bij uw ontslag meteen afspraakbevestigingen mee voor controleafspraken in het ziekenhuis. De controleafspraken zijn met de uroloog (voor de evaluatie van de plasfunctie en het verwijderen van de katheter) en met de plastisch chirurg (voor de evaluatie van de penis)
Na de operatie komt u regelmatig op controle bij de plastisch chirurg en de uroloog. De plastisch chirurg controleert het uiterlijk en de wonden van de penis. Zowel na de operatie met, als zonder plasbuisverlenging blijft de uroloog uw plasbuis en plasfunctie controleren. Dit controleert de uroloog met plastesten en vragenlijsten. Als er complicaties optreden moet u vaker naar het ziekenhuis komen.
Het wordt sterk geadviseerd om tot zeker drie maanden na de operatie niet te roken. U moet de katheter(s) en wonden verzorgen zoals door de verpleegkundige uitgelegd is.
De eerste 2 weken: doe het rustig aan en niet zwemmen, in bad of sauna
Doe het rustig aan. De pijn na de operatie is meestal goed te onderdrukken met paracetamol. Enkele dagen na de operatie mag u weer kort douchen. U mag niet zwemmen, in bad of naar de sauna. Zo voorkomt u dat hechtingen te vroeg oplossen en er wonden kunnen ontstaan.
De eerste 6 weken: niet tillen en sporten
U wordt geadviseerd de eerste zes weken niet te sporten of zwaar te tillen. Dit kan namelijk een bloeding of overmatige vochtproductie geven. Ook heeft sporten of zwaar tillen een negatief effect op de genezing van de wond(en) en de littekenvorming.
De eerste 6 weken: strakke onderbroek/netbroekje dragen
U moet gedurende zes weken een strakke onderbroek/netbroekje dragen zodat de penis mooi recht naar beneden hangt.
Seksualiteit blijft voor velen na de phalloplastiek belangrijk. Als uw penis voldoende is hersteld, is seks mogelijk. Volgens de richtlijn is dat drie maanden na de operatie; we adviseren u dit te bespreken tijdens de nacontroles bij de plastisch chirurg.
Seksuele opwinding en orgasmes kunnen na een phalloplastiek anders zijn dan u gewend bent. De clitoris ligt begraven onder de huid waardoor het moeilijker te stimuleren is. De meeste mensen kunnen na een phalloplastiek seksuele opwinding en orgasme ervaren, zowel bij masturbatie als met een partner. Penetratie is zelden mogelijk, maar er kunnen hulpmiddelen worden gebruikt zoals een erectieprothese.
Zelf ontdekken
Uw seksuele leven is echter niet enkel afhankelijk van een phalloplastiek, maar van vele psychologische en biologische factoren. Het (seksueel) 'eigen' maken van uw penis en deze prettig seksueel te leren gebruiken, zijn belangrijke uitdagingen na genitale chirurgie.
Sommige trans mannen zijn seksueel tevreden zonder een erectie-prothese, anderen zijn tevreden met een erectieprothese. Kortom: het is belangrijk dat u goed ontdekt wat voor u seksueel belangrijk en prettig is, en dat u daarover spreekt met uw (eventuele) partner(s). Als u kiest voor een erectieprothese, is het belangrijk dat u zich realiseert wat daarvan de complicatierisico’s zijn (bijvoorbeeld slijtage en hersteloperaties). Bespreek dit met uw plastisch chirurg.
In gesprek over seksualiteit
Uw psycholoog (en uw endocrinoloog m.b.t. de invloed van hormonen) zal met u gedurende het gehele behandeltraject spreken over seksualiteit en over hoe eventuele problemen verholpen kunnen worden. Aandachtspunten zijn bijvoorbeeld: wat is voor u seksueel prettig, wenst u een partner, heeft u een partner, spreekt u met uw partner(s) over uw seksuele wensen?
Eindresultaat
Al met al pakt het eindresultaat bij iedereen weer anders uit; u kunt dus vooraf geen verzoek doen over het uiterlijk van uw penis. Het uiterlijk wordt mede bepaald door uw huidige genitaal en de donorhuid.
Na de operatie heeft u littekens. De aanmaak van littekenweefsel verschilt per persoon, huidtype en operatietechniek. Iedereen en iedere huid geneest op zijn eigen manier. Bij mensen met overgewicht en mensen die roken genezen littekens minder fraai dan bij gezonde niet-rokers. Mogelijk kan minimaal een jaar na de operatie het litteken gecorrigeerd worden.
Secundaire correcties
Bent u na de operatie nog niet geheel tevreden met het uiterlijk of de functie van de penis? Bespreekt u dat dan met uw plastisch chirurg of uroloog. Deze kan u vertellen of een eventuele ingreep tot verbeteringen kan leiden. Voorbeelden van secundaire correcties zijn:
Een correctie van de plasbuis, voor verbetering van de plasstraal of het verhelpen van lekken.
Een correctie van de balzak als de littekens erg opvallen of als de balzak te klein of asymmetrisch is.
Contour van penis verbeteren of aanleggen van eikel. De eikel kan ook getatoeëerd worden op de top van de penis; dat is een kleine ingreep die onder lokale verdoving wordt uitgevoerd.
Secundaire correcties worden in principe niet binnen 6 maanden na de eerste operatie uitgevoerd. Geadviseerd wordt minstens één jaar te wachten. Sommige correcties kunnen onder lokale verdoving worden uitgevoerd, voor andere correcties is een operatie onder narcose nodig.
Prothesen
Eventueel kunnen er op een later tijdstip testikelprotheses in de balzak worden geplaatst. Het is onduidelijk of deze ingreep wordt vergoed. Ook kan een erectieprothesen worden geplaatst. Bekijk voor meer informatie en de voorwaarden op onderstaande pagina.
Als u na ontslag vragen heeft die te maken hebben met uw operatie, kunt u bellen met de polikliniek plastische chirurgie (overdag) of het centrale nummer van locatie VUmc. De telefonist kan dan contact leggen met de physician assistant of dienstdoende plastisch chirurg.
Kennis- en Zorgcentrum Genderdysforie
Telefoon: 020 - 444 0542 (op werkdagen van 09.00-12.00 en 13.00-16.00)
Fax: 020-4445254
E-mail: genderteam-poli@amsterdamumc.nl
Plastische, reconstructieve en handchirurgie
Telefoon polikliniek: 020-444 9800 (werkdagen 08.30-12.15 en 12.45-16.30)
Telefoon opnameplanning: 020-444 2232 (werkdagen 09.00-10.30)
Bent u bij ons in behandeling dan kunt u ook een bericht sturen via het patiëntenportaal Mijn Dossier.

