U komt naar de afdeling Radiotherapie van het AMC omdat er bij u een meningeoom is vastgesteld. Een meningeoom is een goedaardige tumor die uitgaat van de hersenvliezen. Deze tumor zit buiten de hersenen, maar binnen de schedel. Als onderdeel van de behandeling bent u voor de bestraling verwezen naar de afdeling Radiotherapie. In deze folder krijgt u meer informatie over de bestraling bij een meningeoom.
Wat is het doel van bestralen?
Het doel van de bestraling is het stilzetten van de groei van de tumor. Een meningeoom verdwijnt bijna nooit helemaal na bestraling. De tumor kan wel kleiner worden. De klachten die u van de tumor heeft kunnen dan verminderen. Maar soms duurt het maanden, of nog langer, voordat u hier iets van merkt.
Welk gebied wordt bestraald?
Het gebied dat bestraald wordt noemen we het doelgebied. Uw radiotherapeut stelt het doelgebied vast. De radiotherapeut bepaalt het gebied van de bestraling met de gegevens van een MRI-scan en een CT-scan.
Wat zijn de voorbereidingen op de bestraling?
Uw eerste afspraak
U heeft een gesprek met uw behandelend arts. Dit kan een radiotherapeut zijn of een radiotherapeut in opleiding. In het eerste gesprek legt uw arts uit waarom u radiotherapie krijgt. Ook hoort u welk gebied bestraald wordt en hoeveel bestralingen u krijgt. De arts bespreekt ook de bijwerkingen die kunnen ontstaan.
MRI-scan
Voor het maken van het bestralingsplan is meestal een recente MRI-scan van de hersenen nodig. Daarom is het soms nodig een nieuwe MRI-scan te maken voordat de bestralingen beginnen.

Mouldroom
Voor de bestralingen zal er een schedelmasker op maat worden gemaakt. Dit gebeurt in een speciale ruimte: de mouldroom.
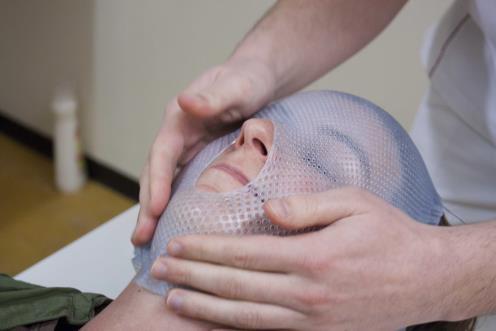
Maken van een masker
Om het masker te maken ligt u op uw rug op een speciale tafel. Uw hoofd ligt op een hoofdsteun. Het masker is gemaakt van kunststof. De kunststof wordt verwarmd in een bak warm water. Dan wordt het materiaal op uw hoofd gelegd en om uw hoofd heen gevormd. Bij het afkoelen krijgt het dezelfde vorm als uw hoofd.
Het masker wordt tijdens de bestraling aan de tafel vast geklikt, zodat uw hoofd niet kan bewegen. De bestraling kan daardoor heel precies worden uitgevoerd.
Verschillende maskers
Er zijn verschillende soorten maskers; soms is het materiaal bij de mond of neus open, soms is deze dicht. U kunt altijd door het masker heen ademen! Af en toe gaat het masker ook over de schouders heen.
Welk masker gemaakt wordt hangt af van wat we bij u gaan bestralen. Vóór het maken van het masker zullen we U uitleggen welk masker gemaakt wordt.


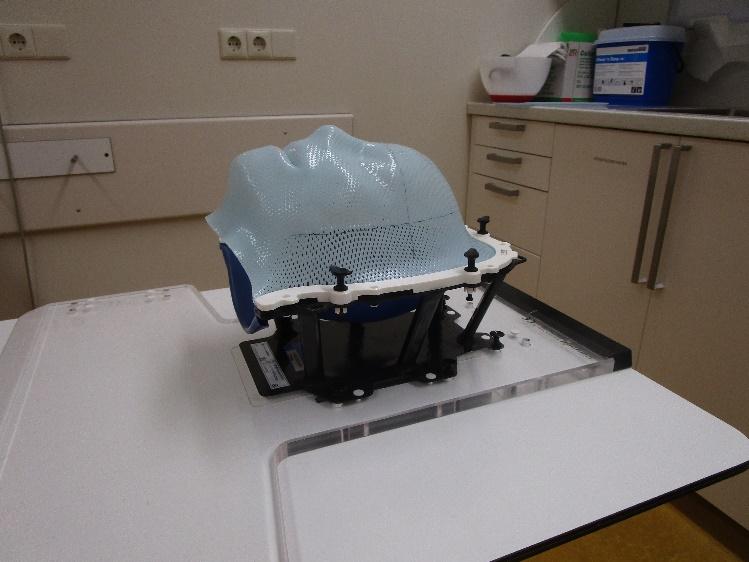
Verschillende maskers
CT-scan
Als voorbereiding op de bestraling wordt er bij u een CT-scan gemaakt. Met de CT-scan bepaalt uw arts het te bestralen gebied en zal het bestralingsplan worden gemaakt.
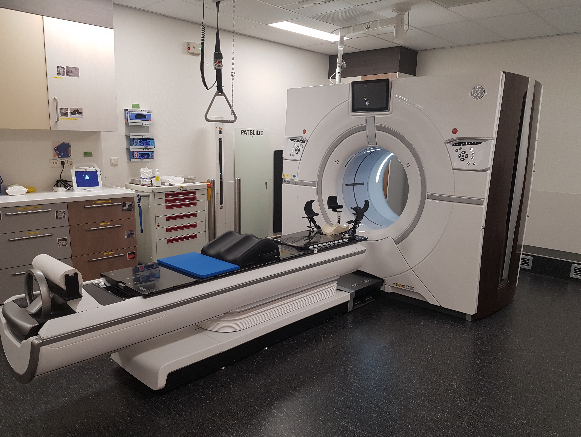
De CT-scan wordt gemaakt in dezelfde houding als bij de bestralingen. Het masker zal gebruikt worden om uw hoofd in de juiste houding te leggen en te houden. Het masker zal daarom aan de tafel geklikt worden. Ook zullen er lijnen op het masker worden getekend. Die lijnen worden gebruikt om u op het bestralingstoestel in de juiste houding neer te leggen.
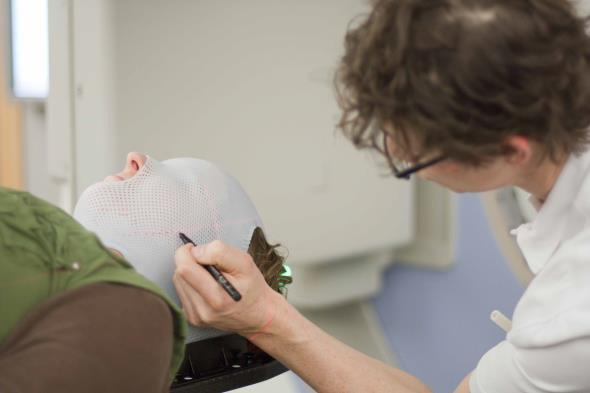
Tekenen
Hoe gaat de bestraling?
Het apparaat waarmee u de bestraling krijgt heet een lineaire versneller. Dit apparaat richt een bundel röntgenstralen van hoge energie op het gebied dat bestraald moet worden.
U krijgt 30 bestralingen in een periode van 6 weken. Dat betekent, 6 weken lang, elke werkdag een bestraling.
De behandeling duurt 10 tot 20 minuten per dag. De radiotherapeutisch laboranten voeren de bestralingen uit.
De meeste tijd wordt besteed aan het instellen van de bestraling: opzetten van het masker, in positie brengen van het hoofd en het controleren van de positie. De bestraling zelf duurt een paar minuten. De bestraling is pijnloos.
Tijdens uw behandeling heeft u eenmaal per week een controle-afspraak met uw behandelend arts.
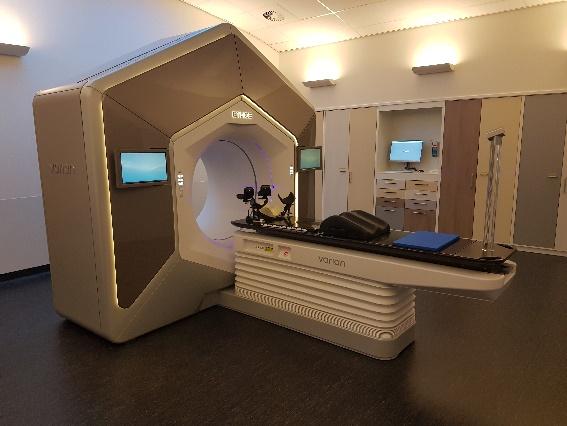
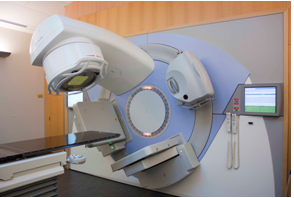
Lineaire versnellers
Welke bijwerkingen zijn er?
Hoeveel last u krijgt van bijwerkingen, verschilt per persoon.
Bijwerkingen die snel kunnen optreden
Vermoeidheid
Vermoeidheid komt voor tijdens en na de behandeling. Het bestralen zelf kost energie, maar ook het heen en weer reizen naar het ziekenhuis.
Hoofdpijn en misselijkheid
Door de bestralingen kan de druk in uw hoofd toenemen. Daardoor kunt u hoofdpijn krijgen en misselijk worden. Tegen deze klachten zijn goede medicijnen beschikbaar. Het gebruik van deze medicijnen bouwt u na de bestraling weer af.
Haaruitval
Of uw haren uitvallen en waar op het hoofd hangt af van waar het precies in de hersenen de tumor zit. Uw arts zal dat met u bespreken. Indien u daar prijs op stelt komt u in aanmerking van uw arts vergoeden de meeste verzekeraars een deel van de kosten.
Bijwerkingen die later kunnen optreden
De bestraling kan bijwerkingen geven die langer aanhouden. Maar kunnen ook maanden tot jaren later pas optreden. Na de bestraling van een meningeoom zijn de late bijwerkingen erg afhankelijk van de plaats waar de tumor zit. Uw behandelend arts zal deze bijwerkingen met u bespreken.
Vermoeidheid en moeite met het denken
Vermoeidheid en moeite met het denken komen veel voor bij patiënten met een meningeoom. Deze klachten worden veroorzaakt door de tumor zelf, door de operatie, door de medicijnen en soms door de bestraling.
Veranderende hormoon productie
Bij de bestraling van een meningeoom vlakbij de hypofyse kunnen sommige hormoonfuncties uitvallen. De hypofyse is een klein orgaan in de hersenen die een belangrijke functie heeft in de hormoonhuishouding. Als er problemen ontstaan door een veranderde hormoonproductie, is dat meestal pas een half jaar na de bestraling. Het tekort aan hormonen kan meestal met tabletten worden aangevuld. Uw behandelend arts zal deze bijwerkingen met u bespreken.
Wat gebeurt er na de radiotherapie?
Controleafspraken
De eerste controle-afspraak zal plaatsvinden op de afdeling Radiotherapie. Dit is enkele weken na de laatste bestraling, afhankelijk van de bijwerkingen die optreden.
Ongeveer 3 maanden na de bestraling zal er een controle MRI-scan gemaakt worden. Hiermee kan het effect van de behandeling bepaald worden.
Na de behandeling blijft u regelmatig onder controle bij uw radiotherapeut.
Heeft u nog vragen?
Vragen over uw behandeling kunt u altijd stellen aan uw behandelend arts.
U kunt ook de Voorlichting van de afdeling Radiotherapie bellen. Zij zijn telefonisch bereikbaar op nummer: 020-7327939 (maandag tot en met donderdag).
Als er niet wordt opgenomen, kunt u een boodschap inspreken op de voicemail. Zij bellen u dan zo snel mogelijk terug.
U kunt ook een email sturen naar:
voorlichting-radiotherapie@amc.nl
Wilt u meer informatie?
Meer informatie vindt u op de volgende websites:
- www.kanker.nl/zoeken?utf8=%E2%9C%93&nav.source.active%5B%5D=&q=meningeoom
- www.kanker.nl/bibliotheek/hersentumoren/wat-is/307-hersentumoren
- www.kanker.nl/organisaties/werkgroep-hersentumoren
- www.ipso.nl Bij de IPSO inloophuizen kan iedereen die met Kanker is geconfronteerd terecht voor een luisterend oor, lotgenotencontact en activiteiten
Ruimte voor aantekeningen van de arts of van uzelf:
__________________________________________________________________________
__________________________________________________________________________
__________________________________________________________________________
__________________________________________________________________________
Bereikbaarheid afdeling Radiotherapie AMC
Telefonisch:
- AMC: 020 - 566 3433
- Maandag tot en met vrijdag van 8.30 tot 17.00 uur
- Locatie Almere: 036 - 868 9102
- Maandag tot en met vrijdag van 8.00 tot 16.30 uur
Adres:
Amsterdam UMC, locatie AMC
Meibergdreef 9
1105AZ Amsterdam
Locatie Almere
Hospitaalweg 1
1315 RA Almere

