U bent opgenomen voor een angiografie/PTA. Deze folder bevat algemene informatie over het beloop van de opname. Het kan zijn dat sommige informatie niet van toepassing is op uw situatie. Afhankelijk van het resultaat van de behandeling en het tijdstip waarop u weer mag mobiliseren wordt bepaald of u dezelfde dag nog naar huis kunt.
Opnamedag
Opnamegesprek
Op de opnamedag volgt er een verpleegkundig- en een medisch opnamegesprek. Medicatie wordt besproken. U krijgt op de afdeling een infuus, OK kleding aan en 2 polsbandjes om.
Nuchter
Patiënten die onder een roesje/onder sedatie een PTA krijgen moeten nuchter zijn. Dit wordt van tevoren met u afgesproken.
Medicatie
- Preoperatieve medicatie wordt met u besproken.
- Sintromitis en Metformine in principe stop.
- Medicatie inname gaat altijd in overleg met uw verpleegkundige.
Pré- en posthydratie
Indien u bekend bent met een slechte nierfunctie, krijgt u een aantal uur vóór en een aantal uur uren na de angiografie/PTA een infuus met extra vocht. Het zorgt ervoor dat uw nieren de toegediende contrastvloeistof beter kunnen opnemen en uitscheiden.
Het onderzoek
De behandeling (angiografie/PTA) vindt plaats op de interventiekamer. De interventieradioloog voert de behandeling uit. Hoe lang de behandeling duurt is afhankelijk van diverse factoren, waaronder de af te beelden regio, kwaliteit van de bloedvaten en de soort behandeling.
Op de afgesproken tijd wordt u naar de interventieafdeling gebracht. U komt op een onderzoekstafel in rugligging (plat) te liggen, wel ondersteunt met een hoofdkussen. U wordt door de röntgenlaborant op bewakingsapparatuur aangesloten. Na desinfectie van de huid bij uw lies wordt u toegedekt met een steriel laken. Onder plaatselijke verdoving prikt de radioloog één of beide liesslagaders aan. Soms kiest de radioloog ervoor om een slagader in de arm te gebruiken. Vervolgens wordt in de lies een werksluisje (sheath) aangebracht, waardoor een katheter via de liesslagader opgeschoven wordt naar het af te beelden gebied (bijvoorbeeld de slagaders van de benen of de slagaders in de buik). Als de katheter op zijn plek ligt, wordt contrastvloeistof ingespoten. Dit resulteert in een afbeelding van de bloedvaten op het beeldscherm. Er worden meerdere fotoseries gemaakt. De contrastvloeistof veroorzaakt een warm gevoel dat ook snel weer verdwijnt. Na het maken van de opnames, kijkt de interventie-radioloog of een behandeling (dotteren of stentplaatsing) mogelijk is.
Met behulp van de dottermethode kan de vernauwing van de bloedvaten opgerekt worden. Het slangetje dat gebruikt wordt bij het onderzoek van de bloedvaten wordt vervangen door een ballonkatheter. Een ballonkatheter is een dun slangetje (katheter) met aan het uiteinde een ballonnetje. Door dit slangetje in het bloedvat te brengen en het ballonnetje op de plaats van de vernauwing op te blazen, kan de vernauwing opgerekt worden.
Een stent is een klein flexibel buisje van metaal. Het is als het ware een versteviging van het bloedvat. Een stent wordt in het lichaam ingebracht en blijft voorgoed zitten. De stent hoeft niet vervangen te worden.
Wat is een angiografie/PTA?
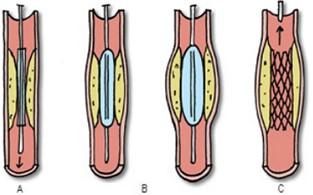
- Angiografie = röntgenologische afbeelding van de bloedvaten na inspuiten van contrastmiddel.
- PTA = Percutane Transluminale Angioplastiek (dotterbehandeling met of zonder stentplaatsing in het bloedvat, zie afbeelding).
Na de behandeling
Na het onderzoek heeft u, afhankelijk van de grootte van het gebruikte materiaal, een aantal uur bedrust. Op de plaats waar u bent geprikt, maakt de radioloog het gaatje in de slagader dicht. Dit kan op twee manieren:
- De lies wordt met de hand afgedrukt; dit duurt ongeveer 10-15 minuten. Het gaatje gaat dan vanzelf dicht. Daarna krijgt u een drukverband, waarbij u 6 tot 24 uur platte bedrust moet houden op de afdeling. Het drukverband wordt verwijderd zodra u weer mag mobiliseren (bewegen).
- De radioloog plaatst een soort plugje. Dit plugje drukt het prikgaatje van binnenuit dicht. Hierbij houden wij 4 uur platte bedrust aan.
Terug op de afdeling
Op de afdeling komt de verpleging regelmatig langs om de insteek te controleren en worden de pulsaties in de voet gemeten. Als het verband nat wordt, als er een zwelling in de lies ontstaat, hevige pijn ter plaatse van de insteek ontstaat of uw voet koud aanvoelt, moet u dit direct melden aan de verpleging. Hoe lang u plat moet blijven liggen is afhankelijk van de manier waarop de insteekplaats in het bloedvat wordt gesloten. Ook mag u het been gedurende die tijd niet gebruiken. Dit is om te voorkomen dat er een nabloeding van het wondje in de lies optreedt.
Eten en drinken
Na de behandeling mag u direct weer eten en drinken. Het is belangrijk om veel te drinken, zodat het contrastmiddel snel met de urine het lichaam kan verlaten.
Mobiliseren
Na de afgesproken tijd mag u weer rustig mobiliseren. Breng eerst het hoofdeinde van het bed iets omhoog en beweeg stapsgewijs uit bed. Wij raden aan niet alleen naar huis te gaan, maar u op te laten halen.
Informatie voor thuis
Baden en douchen
De dag na de ingreep mag u direct weer douchen. Na het douchen, dept u de wond droog en kunt u zo nodig een schone pleister opplakken. Zwemmen of in bad, kan bij een wond die zonder problemen geneest, na ongeveer een week.
Voeding
Voor het aansterken en een goede wondgenezing is het belangrijk om gevarieerd te eten en voldoende voedingsstoffen tot u te nemen. U mag in principe alles eten en drinken tenzij u anders is verteld.
Activiteiten
De aankomende dagen niet zwaarder tillen dan 5 kg (geen zwaar huishoudelijk werk), geen grote afstanden wandelen en niet autorijden op de dag van ontslag. Luister goed naar uw lichaam! Dagelijks bewegen is in principe goed, het verbetert uw conditie.
Bloedverdunners en medicatie
Na ontslag neemt u uw thuismedicatie weer in. Als u tijdens uw opname gestart bent met (nieuwe) medicatie wordt een recept meegegeven door de verpleegkundige. Met dit recept kunt u de medicijnen die voorgeschreven zijn direct ophalen bij de apotheek van locatie AMC. Bij pijnklachten mag u paracetamol gebruiken, maximaal 4 x daags 1000 mg.
Wond
U hebt een klein wondje in de lies waar het bloedvat is aangeprikt. De pleister die hierop zit mag de dag na ontslag worden verwijderd. Als er toch wondvocht uit de wond lekt, geeft een gewone pleister voldoende bescherming. Het is verstandig de wond te blijven controleren.
De meest voorkomende en onschuldige problemen zijn:
- Bloeduitstorting in de lies bij het aanprikgaatje, deze verdwijnt uit zichzelf na 3 a 4 weken.
- Paar druppels bloedverlies uit het aanprikgaatje.
- Enige roodheid en zwelling rondom het operatiegebied.
- Lichte pijnklachten rondom het operatiegebied.
- Geringe stijging van de temperatuur.
- Huiduitslag van de contrast vloeistof, ( jeuk, bulten, huidverkleuring ) dit dient u bij de poli controle door te geven aan de arts.
Als één van de onderstaande verschijnselen zich voordoen adviseren wij U contact op te nemen:
- Hevig bloedverlies uit het aanprikgaatje in de lies. U moet dan direct stevig drukken op de plek waar het bloed en dit enkele minuten vasthouden. Bij controle moet het bloeden dan gestopt zijn, mocht dit niet het geval zijn dan dient u een arts te waarschuwen of te bellen met de spoedeisende hulp.
- Moeite met lopen en gevoelloosheid in het been waar de ingreep heeft plaatsgevonden.
- Hevige zwelling en pijn in de lies
- Aanhoudende of toenemende pijn die niet verdwijnt na het innemen van pijnstilling.
- Koorts hoger dan 38,5 °C.
Controle
In de dagen na uw ontslag krijgt u een brief thuisgestuurd met hierop de datum en tijd van uw controle afspraak en eventuele vervolgonderzoeken (enkel-arm index: Hierbij wordt de bloeddruk van het behandelde been vergeleken met de bloeddruk van de arm). Soms krijgt u deze afspraken ook reeds mee bij ontslag uit het ziekenhuis.
Contact
Indien er zich na uw ontslag, uit het ziekenhuis onverhoopt problemen voordoen, die in relatie staan met hetgeen waar u voor opgenomen bent geweest kunt u binnen- en buiten kantooruren de eerste 48 uur contact opnemen met de verpleegafdeling Vaatchirurgie: 020 566 8906 of de spoedeisende hulp: 020 566 3333.
Na 48 uur kunt u tijdens kantooruren contact opnemen met de Polikliniek Chirurgie:
020 566 2714 en buiten kantooruren neemt u contact op met u regionale huisarts.
